1. Welchen Nutzen hat die Lungenultraschalluntersuchung?
In den letzten Jahren wurde die Lungenultraschallbildgebung immer häufiger klinisch eingesetzt.Die traditionelle Methode, bei der lediglich das Vorhandensein und die Menge eines Pleuraergusses beurteilt wurden, hat die bildgebende Untersuchung des Lungenparenchyms revolutioniert.Mit einem einfachen 3-5-minütigen Lungenultraschall können wir in mehr als 90 % der Fälle die 5 häufigsten schweren Ursachen eines akuten Atemversagens (Lungenödem, Lungenentzündung, Lungenembolie, COPD, Pneumothorax) diagnostizieren.Im Folgenden finden Sie eine kurze Einführung in den allgemeinen Prozess der Lungenultraschalluntersuchung.
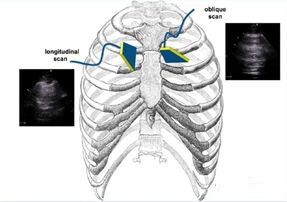
2. Wie wählt man eine Ultraschallsonde aus?
Die am häufigsten verwendeten Sonden für den Lungenultraschall sindL10-5(auch Kleinorgansonde genannt, Frequenzbereich 5~10 MHz lineares Array) undC5-2(auch Bauchsonde oder großes konvexes konvexes Array mit 2 bis 5 MHz genannt). In einigen Szenarien kann auch P4-2 (auch Herzsonde genannt, phasengesteuertes Array mit 2 bis 4 MHz) verwendet werden.
Mit der herkömmlichen Kleinorgansonde L10-5 ist es einfach, eine klare Pleuralinie zu erhalten und das Echo des subpleuralen Gewebes zu beobachten.Die Rippe kann als Markierung zur Beobachtung der Pleuralinie verwendet werden, die die erste Wahl für die Beurteilung eines Pneumothorax sein kann.Die Häufigkeit der Bauchsonden ist moderat und die Pleuralinie kann bei der Untersuchung des gesamten Brustkorbs deutlicher beobachtet werden.Phased-Array-Sonden lassen sich leicht durch den Interkostalraum abbilden und verfügen über eine große Erkennungstiefe.Sie werden häufig zur Beurteilung von Pleuraergüssen eingesetzt, eignen sich jedoch nicht gut zur Erkennung von Pneumothorax und Pleuraraumerkrankungen.
3. Welche Teile sollten überprüft werden?
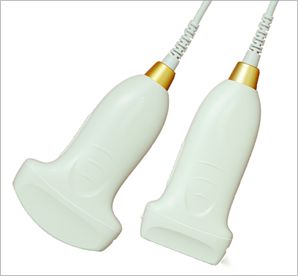
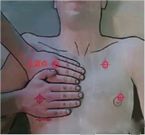
Die Lungenultraschalluntersuchung wird üblicherweise im Rahmen des modifizierten bettseitigen Lungenultraschalls (mBLUE) oder des Zwei-Lungen-12-Unterteilungsschemas und des 8-Unterteilungsschemas verwendet.Im mBLUE-Schema gibt es insgesamt 10 Kontrollpunkte auf beiden Seiten der Lunge, was für Situationen geeignet ist, die eine schnelle Inspektion erfordern.Beim 12-Zonen-Schema und beim 8-Zonen-Schema wird die Ultraschallsonde in jeden Bereich geschoben, um einen gründlicheren Scan zu ermöglichen.
Die Positionen der einzelnen Kontrollpunkte im mBLUE-Schema sind in der folgenden Abbildung dargestellt:
| Kontrollpunkt | Standort |
| blauer Punkt | Der Punkt zwischen dem Mittelfinger und der Basis des Ringfingers an der Seite des Kopfes |
| Zwerchfellpunkt | Finden Sie mit der Ultraschallsonde in der Mittelachse die Position des Zwerchfells |
| Punkt M
| Der Mittelpunkt der Linie, die den oberen blauen Punkt und den Zwerchfellpunkt verbindet |
| PLAPS-Punkt
| Der Schnittpunkt der Verlängerungslinie von Punkt M und der Linie senkrecht zur hinteren Achsellinie |
| zurück blauer Punkt
| Der Bereich zwischen dem Subscapularwinkel und der Wirbelsäule |
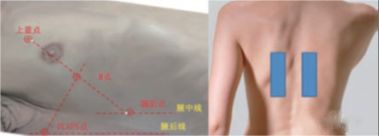
Das 12-Teilungsschema basiert auf der Parasternallinie, der vorderen Achsellinie, der hinteren Achsellinie und der Paraspinallinie des Patienten, um den Brustkorb in 6 Bereiche der vorderen, seitlichen und hinteren Brustwand zu unterteilen, und jeder Bereich ist weiter in zwei Bereiche unterteilt , auf und ab, mit insgesamt 12 Bereichen.Bereich.Das Acht-Partitions-Schema umfasst nicht die vier Bereiche der hinteren Brustwand und wird häufig bei der Diagnose und Beurteilung der Ultraschalluntersuchung beim interstitiellen Lungensyndrom verwendet.Die spezifische Scanmethode besteht darin, in jedem Bereich von der Mittellinie aus zu beginnen, wobei die Mittelachse der Sonde vollständig senkrecht zum knöchernen Thorax (Längsebene) steht, zuerst seitlich zur Demarkationslinie zu gleiten, zur Mittellinie zurückzukehren und dann medial zur zu gleiten Abgrenzungslinie und dann Mittellinie zurück.
4. Wie analysiert man Ultraschallbilder?
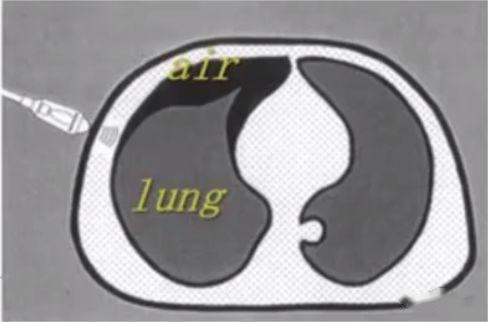
Wie wir alle wissen, ist Luft der „Feind“ des Ultraschalls, da Ultraschall in der Luft schnell abgebaut wird und die Anwesenheit von Luft in der Lunge es schwierig macht, das Lungenparenchym direkt abzubilden.In einer normal aufgeblasenen Lunge ist das einzige Gewebe, das erkannt werden kann, die Pleura, die im Ultraschall als horizontale hyperechoische Linie erscheint, die Pleuralinie genannt wird (diejenige, die der Weichteilschicht am nächsten liegt).Darüber hinaus gibt es parallele, sich wiederholende echoreiche horizontale Linienartefakte, sogenannte A-Linien, unterhalb der Pleuralinie.Das Vorhandensein einer A-Linie bedeutet, dass sich unterhalb der Pleuralinie Luft befindet, bei der es sich um normale Lungenluft oder bei einem Pneumothorax um freie Luft handeln kann.
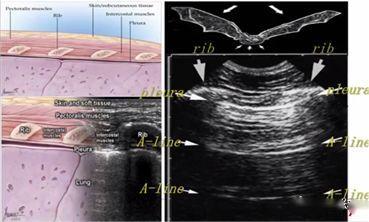
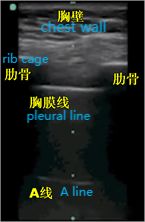
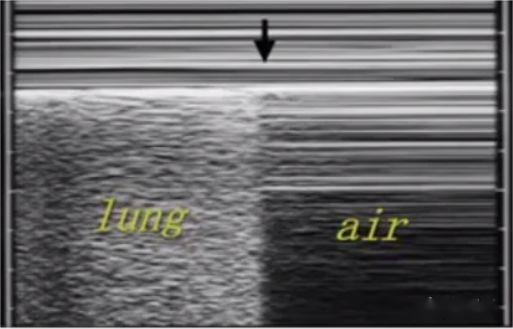
Bei der Lungenultraschalluntersuchung wird zunächst die Pleuralinie lokalisiert, es sei denn, es liegt ein starkes subkutanes Emphysem vor, das normalerweise sichtbar ist.Bei einer normalen Lunge können sich die Pleura visceralis und die Pleura parietalis beim Atmen relativ zueinander verschieben, was als Lungengleiten bezeichnet wird.Wie in den nächsten beiden Bildern gezeigt, zeigt das obere Bild eine Lungengleitbewegung und das untere Bild keine Lungengleitbewegung.
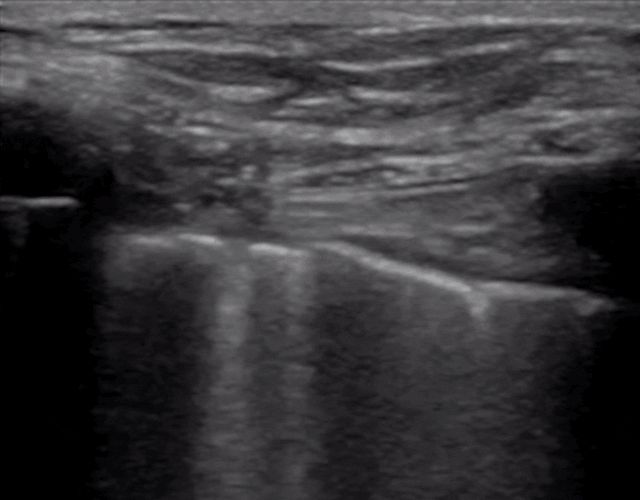
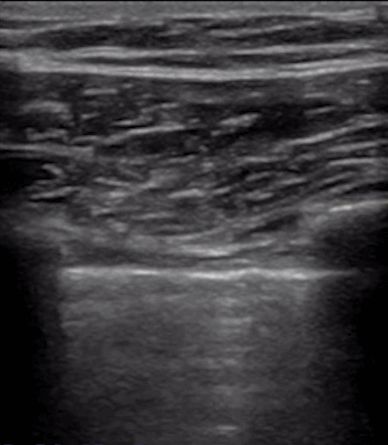
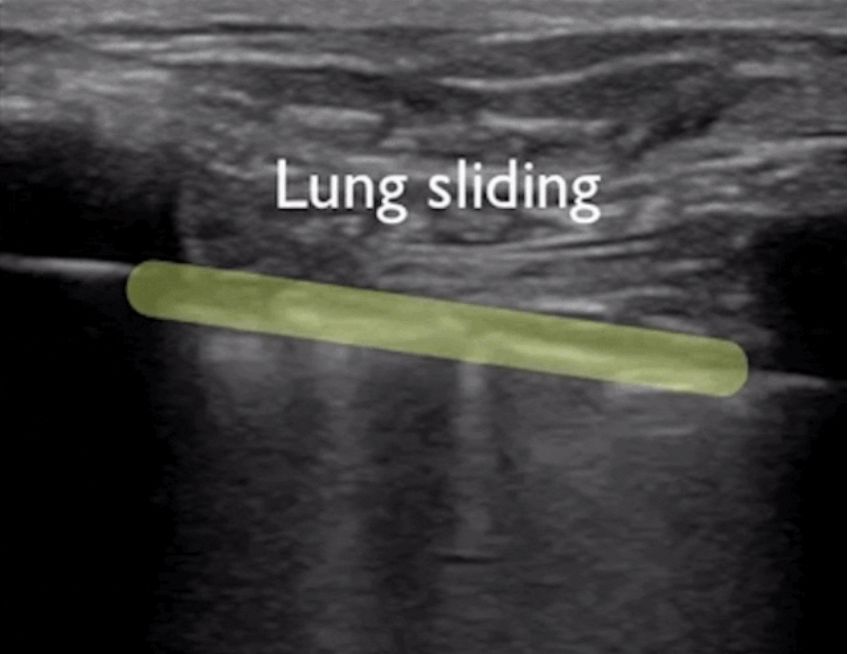
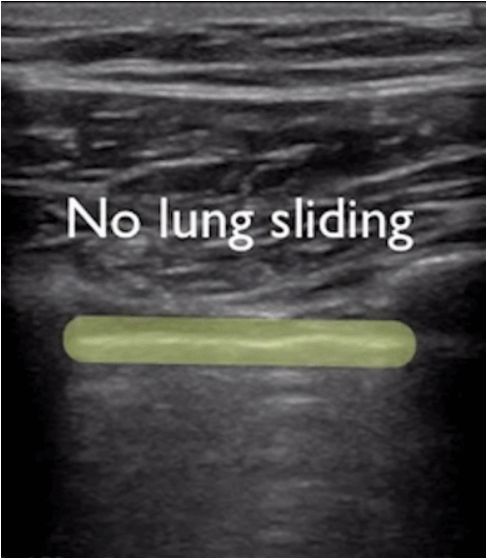
Im Allgemeinen verschwindet das Lungengleitzeichen bei Patienten mit Pneumothorax oder einem großen Pleuraerguss, der die Lunge von der Brustwand fernhält.Oder eine Lungenentzündung verfestigt die Lunge und es entstehen Verwachsungen zwischen der Lunge und der Brustwand, die ebenfalls zum Verschwinden des Lungengleitzeichens führen können.Bei einer chronischen Entzündung entsteht faseriges Gewebe, das die Beweglichkeit der Lunge einschränkt, und Thoraxdrainageschläuche können das Gleiten der Lunge nicht erkennen, wie dies bei fortgeschrittener COPD der Fall ist.
Wenn die A-Linie beobachtet werden kann, bedeutet dies, dass sich Luft unterhalb der Pleuralinie befindet und das Lungengleitzeichen verschwindet. Es handelt sich wahrscheinlich um einen Pneumothorax und zur Bestätigung muss ein Lungenpunkt gefunden werden.Der Lungenpunkt ist der Übergangspunkt von keinem Lungengleiten zu einem normalen Lungengleiten bei Pneumothorax und ist der Goldstandard für die Ultraschalldiagnose von Pneumothorax.
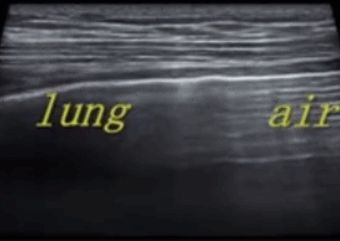
Im M-Mode-Ultraschall sind mehrere parallele Linien zu erkennen, die durch eine relativ feste Brustwand gebildet werden.In normalen Lungenparenchymbildern bilden sich durch das Vor- und Zurückgleiten der Lunge darunter sandartige Echos, die als Strandzeichen bezeichnet werden.Unterhalb des Pneumothorax befindet sich Luft und die Lunge gleitet nicht, sodass mehrere parallele Linien entstehen, die als Barcode-Zeichen bezeichnet werden.Der Trennpunkt zwischen dem Strandschild und dem Barcodeschild ist der Lungenpunkt.
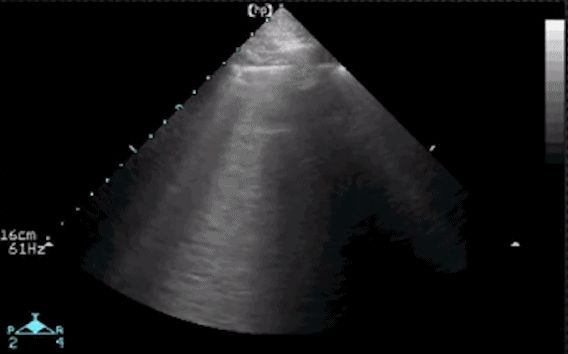
Wenn im Ultraschallbild keine A-Linien sichtbar sind, bedeutet dies, dass sich eine Gewebestruktur in der Lunge verändert hat, sodass sie Ultraschall übertragen kann.Artefakte wie A-Linien verschwinden, wenn der ursprüngliche Pleuraraum mit Gewebe wie Blut, Flüssigkeit, Infektion, Prellung durch geronnenes Blut oder einem Tumor gefüllt ist.Dann müssen Sie auf das Problem der Linie B achten. Die B-Linie, auch als „Kometenschweif“-Zeichen bekannt, ist ein laserstrahlartiger echoreicher Streifen, der vertikal von der Pleuralinie (viszerale Pleura) ausgeht und den Boden erreicht des Bildschirms ohne Dämpfung.Es verdeckt die A-Linie und bewegt sich mit dem Atem.Im Bild unten können wir beispielsweise nicht die Existenz der A-Linie erkennen, sondern die der B-Linie.
Machen Sie sich keine Sorgen, wenn Sie auf einem Ultraschallbild mehrere B-Linien sehen. 27 % der normalen Menschen haben lokalisierte B-Linien im Interkostalraum 11–12 (oberhalb des Zwerchfells).Unter normalen physiologischen Bedingungen sind weniger als 3 B-Linien normal.Wenn Sie jedoch auf eine große Anzahl diffuser B-Linien stoßen, ist dies nicht normal und führt zu einem Lungenödem.
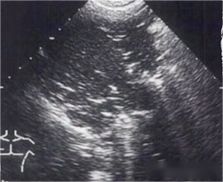
Nachdem wir die Pleuralinie, A-Linie oder B-Linie beobachtet haben, sprechen wir über Pleuraerguss und Lungenkonsolidierung.Im posterolateralen Bereich des Brustkorbs können Pleuraerguss und Lungenkonsolidierung besser beurteilt werden.Das Bild unten ist ein Ultraschallbild, das an der Stelle des Zwerchfells untersucht wurde.Der schwarze echofreie Bereich ist der Pleuraerguss, der sich in der Pleurahöhle oberhalb des Zwerchfells befindet.

Wie unterscheidet man also zwischen Pleuraerguss und Blutung?Bei einem hämopleuralen Erguss ist manchmal faseriges Exsudat zu sehen, während der Erguss normalerweise ein schwarzer, homogener echofreier Bereich ist, der manchmal in kleine Kammern unterteilt ist, und um den herum schwimmende Objekte unterschiedlicher Echointensität zu sehen sind.
Ultraschall kann die Mehrheit (90 %) der Patienten mit Lungenkonsolidierung, deren grundlegendste Definition ein Ventilationsverlust ist, visuell beurteilen.Das Erstaunliche an der Verwendung von Ultraschall zur Diagnose einer Lungenkonsolidierung ist, dass bei einer Konsolidierung der Lunge eines Patienten der Ultraschall durch die tiefen Brustbereiche der Lunge dringen kann, wo die Konsolidierung auftritt.Das Lungengewebe war echoarm mit keilförmigen und undeutlichen Grenzen.Manchmal sehen Sie auch das Luftbronchuszeichen, das echoreich ist und sich mit der Atmung bewegt.Das sonografische Bild, das im Ultraschall eine besondere diagnostische Bedeutung für die Lungenkonsolidierung hat, ist das lebergewebeähnliche Zeichen, ein solides gewebeähnliches Echo ähnlich dem Leberparenchym, das auftritt, nachdem die Alveolen mit Exsudat gefüllt sind.Wie in der Abbildung unten gezeigt, handelt es sich um ein Ultraschallbild einer durch eine Lungenentzündung verursachten Lungenkonsolidierung.Im Ultraschallbild sind einige Bereiche echoarm zu erkennen, was ein wenig an die Leber erinnert, und es ist kein A zu erkennen.
Unter normalen Umständen ist die Lunge mit Luft gefüllt und im Farbdoppler-Ultraschall ist nichts zu sehen. Wenn die Lunge jedoch konsolidiert ist, insbesondere wenn eine Lungenentzündung in der Nähe der Blutgefäße vorliegt, sind sogar Bilder des Blutflusses in der Lunge zu sehen, wie folgt in der Abbildung dargestellt.

Der Klang zur Erkennung einer Lungenentzündung ist die grundlegende Fähigkeit des Lungenultraschalls.Es ist notwendig, sich zwischen den Rippen hin und her zu bewegen, um sorgfältig zu prüfen, ob ein echoarmer Bereich vorhanden ist, ob ein Luftbronchuszeichen vorliegt, ob ein lebergewebeähnliches Zeichen vorliegt und ob eine normale A-Linie vorliegt oder nicht.Ultraschallbild der Lunge.
5. Wie entscheidet man über die Ergebnisse der Ultraschalluntersuchung?
Durch eine einfache Ultraschalluntersuchung (mBLUE-Schema oder Zwölf-Zonen-Schema) können die charakteristischen Daten klassifiziert und die schwerwiegende Ursache des akuten Atemversagens ermittelt werden.Ein schneller Abschluss der Diagnose kann die Atemnot des Patienten schneller lindern und den Einsatz komplexer Untersuchungen wie CT und UCG reduzieren.Zu diesen charakteristischen Daten gehören: Lungengleiten, A-Leistung (A-Linien in beiden Brusthöhlen), B-Leistung (B-Linien erscheinen in beiden Brusthöhlen und es sind mindestens 3 B-Linien vorhanden oder benachbarte B-Linien sind verklebt), A/B Erscheinungsbild (A-Erscheinungsbild auf einer Seite der Pleura, B-Erscheinungsbild auf der anderen Seite), Lungenpunkt, Lungenkonsolidierung und Pleuraerguss.
Zeitpunkt der Veröffentlichung: 20. Dezember 2022