1. ¿Cuál es el beneficio de la ecografía pulmonar?
En los últimos años, la ecografía pulmonar se ha utilizado cada vez más en el ámbito clínico.Del método tradicional de juzgar únicamente la presencia y cantidad de derrame pleural, ha revolucionado el examen de imágenes del parénquima pulmonar.Podemos diagnosticar las 5 causas graves más frecuentes de insuficiencia respiratoria aguda (edema pulmonar, neumonía, embolia pulmonar, EPOC, neumotórax) en más del 90% de los casos con una simple ecografía pulmonar de 3-5 minutos.La siguiente es una breve introducción al proceso general de la ecografía pulmonar.
2. ¿Cómo elegir una sonda de ultrasonido?
Las sondas más utilizadas para la ecografía pulmonar sonL10-5(también llamada sonda de órgano pequeño, rango de frecuencia de matriz lineal de 5 ~ 10 MHz) yC5-2(también llamada sonda abdominal o sonda convexa grande, matriz convexa de 2 ~ 5 MHz), algunos escenarios también pueden usar P4-2 (también llamada sonda cardíaca, matriz en fase de 2 ~ 4 MHz).
La sonda tradicional para órganos pequeños L10-5 permite obtener fácilmente una línea pleural clara y observar el eco del tejido subpleural.La costilla se puede utilizar como marcador para observar la línea pleural, que puede ser la primera opción para la evaluación del neumotórax.La frecuencia de las sondas abdominales es moderada y la línea pleural se puede observar con mayor claridad al examinar todo el tórax.Las sondas Phased Array son fáciles de obtener imágenes a través del espacio intercostal y tienen una gran profundidad de detección.A menudo se utilizan en la evaluación de derrames pleurales, pero no son buenos para detectar neumotórax y afecciones del espacio pleural.
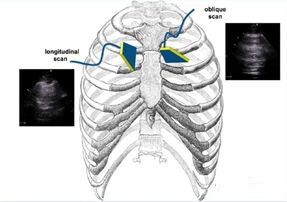
3. ¿Qué piezas se deben comprobar?
La ultrasonografía pulmonar se usa comúnmente en el esquema de ultrasonografía pulmonar modificada junto a la cama (mBLUE) o en el esquema de 12 divisiones de dos pulmones y en el esquema de 8 divisiones.Hay un total de 10 puntos de control en ambos lados de los pulmones en el esquema mBLUE, que es adecuado para situaciones que requieren una inspección rápida.El esquema de 12 zonas y el esquema de 8 zonas sirven para deslizar la sonda de ultrasonido en cada área para una exploración más completa.
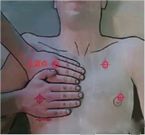
Las ubicaciones de cada punto de control en el esquema mBLUE se muestran en la siguiente figura:
| punto de control | Ubicación |
| punto azul | El punto entre el dedo medio y la base del dedo anular en el costado de la cabeza. |
| punto del diafragma | Encuentre la ubicación del diafragma con la sonda de ultrasonido en la línea medioaxilar |
| punto M
| El punto medio de la línea que conecta el punto azul superior y el punto del diafragma. |
| punto PLAPS
| La intersección de la línea de extensión del punto M y la línea perpendicular a la línea axilar posterior. |
| punto azul trasero
| El área entre el ángulo subescapular y la columna. |
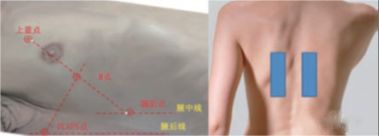
El esquema de 12 divisiones se basa en la línea paraesternal, la línea axilar anterior, la línea axilar posterior y la línea paraespinal del paciente para dividir el tórax en 6 áreas de la pared torácica anterior, lateral y posterior, y cada área se divide en dos áreas. , arriba y abajo, con un total de 12 zonas.área.El esquema de ocho particiones no incluye las cuatro áreas de la pared torácica posterior y se utiliza a menudo en el diagnóstico y evaluación de la ecografía del síndrome pulmonar intersticial.El método de escaneo específico es comenzar desde la línea media en cada área, el eje central de la sonda es completamente perpendicular al tórax óseo (plano longitudinal), primero deslizarse lateralmente hasta la línea de demarcación, regresar a la línea media, luego deslizarse medialmente hacia la línea de demarcación y luego regresar a la línea media.
4. ¿Cómo analizar imágenes de ultrasonido?
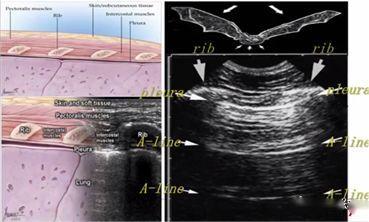
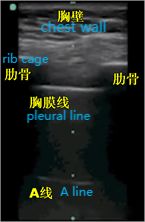
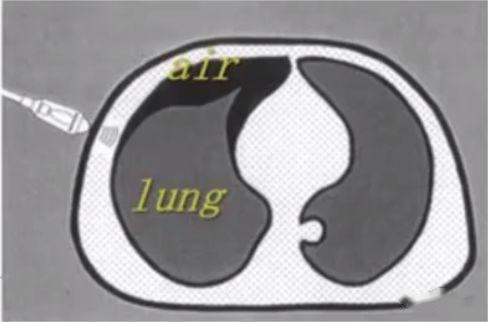
Como todos sabemos, el aire es el "enemigo" de la ecografía, porque la ecografía se desintegra rápidamente en el aire y la presencia de aire en el pulmón dificulta la obtención de imágenes directas del parénquima pulmonar.En un pulmón normalmente inflado, el único tejido que se puede detectar es la pleura, que aparece en la ecografía como una línea hiperecoica horizontal llamada línea pleural (la más cercana a la capa de tejido blando).Además, hay artefactos de líneas horizontales hiperecoicas paralelas y repetitivas llamadas líneas A debajo de la línea pleural.La presencia de una línea A significa que hay aire debajo de la línea pleural, que puede ser aire pulmonar normal o aire libre en un neumotórax.
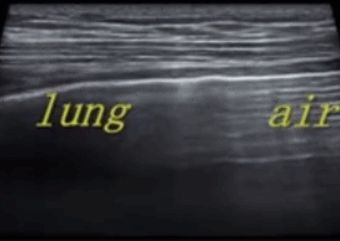
Durante la ecografía pulmonar, primero se localiza la línea pleural, a menos que haya mucho enfisema subcutáneo, que suele ser visible.En los pulmones normales, la pleura visceral y parietal pueden deslizarse entre sí al respirar, lo que se denomina deslizamiento pulmonar.Como se muestra en las dos imágenes siguientes, la imagen superior tiene un pulmón deslizante y la imagen inferior no tiene un pulmón deslizante.
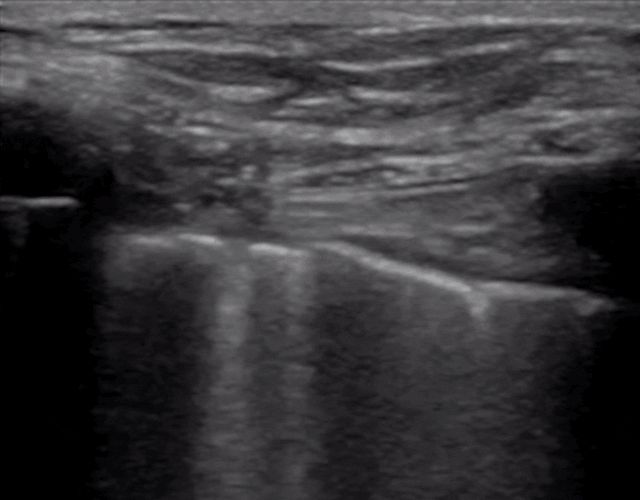
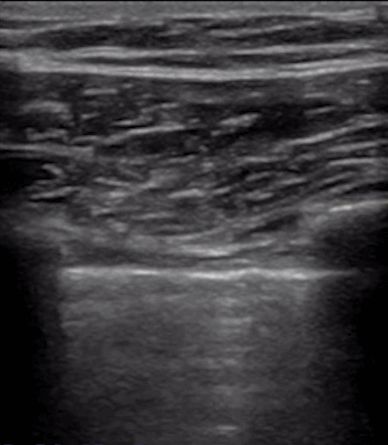
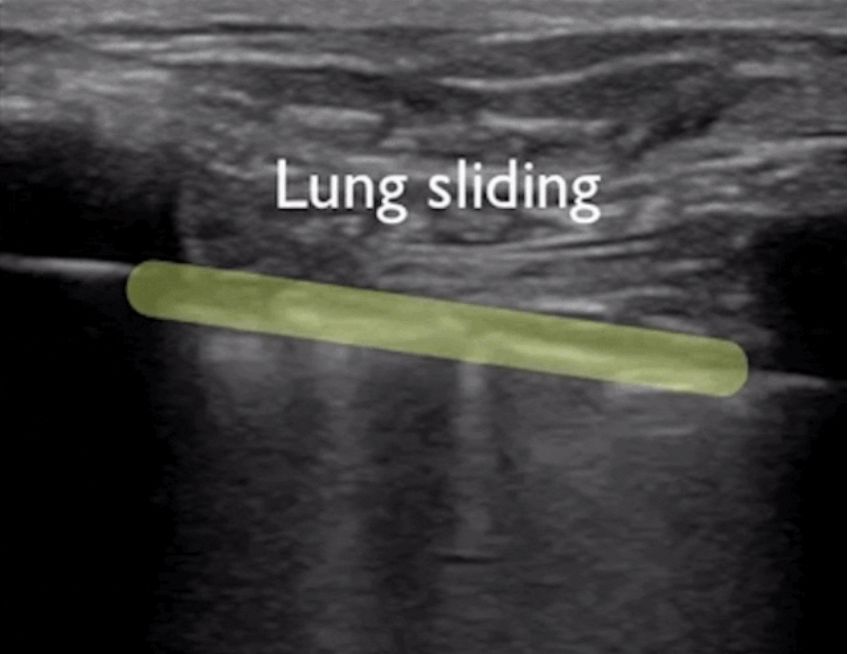
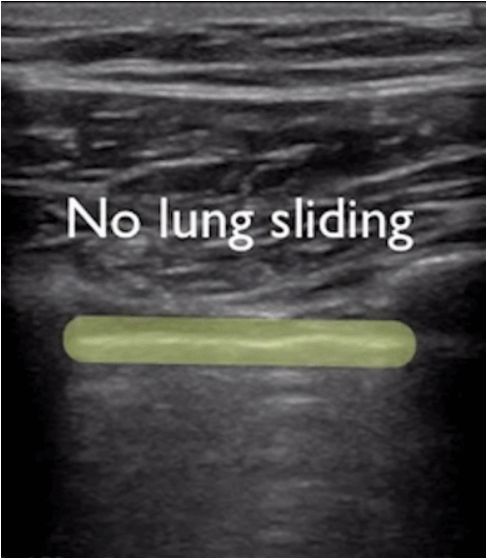
Generalmente, en pacientes con neumotórax o una gran cantidad de derrame pleural que mantiene los pulmones alejados de la pared torácica, el signo de deslizamiento pulmonar desaparecerá.O la neumonía consolida los pulmones y aparecen adherencias entre los pulmones y la pared torácica, lo que también puede hacer desaparecer el signo de deslizamiento pulmonar.La inflamación crónica produce tejido fibroso que reduce la movilidad pulmonar y los tubos de drenaje torácico no pueden ver el deslizamiento de los pulmones como en la EPOC avanzada.
Si se puede observar la línea A, significa que hay aire debajo de la línea pleural y el signo de deslizamiento pulmonar desaparece, es probable que se trate de un neumotórax y es necesario encontrar un punto pulmonar para confirmarlo.El punto pulmonar es el punto de transición entre la ausencia de deslizamiento pulmonar y un deslizamiento pulmonar normal en el neumotórax y es el estándar de oro para el diagnóstico ecográfico del neumotórax.
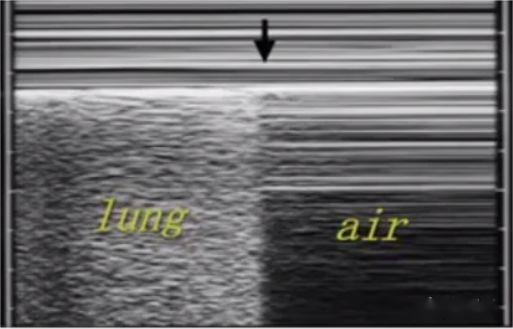
Con la ecografía en modo M se pueden observar múltiples líneas paralelas formadas por una pared torácica relativamente fija.En las imágenes normales del parénquima pulmonar, debido al deslizamiento del pulmón hacia adelante y hacia atrás, se forman ecos parecidos a la arena debajo, lo que se denomina signo de playa.Hay aire debajo del neumotórax y no hay deslizamiento de los pulmones, por lo que se forman múltiples líneas paralelas, lo que se denomina signo del código de barras.El punto divisorio entre el cartel de playa y el cartel de código de barras es el punto pulmón.
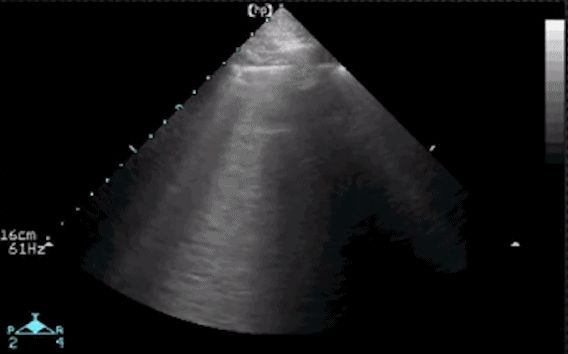
Si la presencia de líneas A no es visible en una imagen de ultrasonido, significa que alguna estructura del tejido en el pulmón ha cambiado, lo que le permite transmitir ultrasonido.Los artefactos como las líneas A desaparecen cuando el espacio pleural original se llena con tejido como sangre, líquido, infección, contusión causada por sangre coagulada o un tumor.Entonces debes prestar atención al problema de la línea B. La línea B, también conocida como signo de la "cola de cometa", es una franja hiperecoica similar a un rayo láser que se emite verticalmente desde la línea pleural (pleura visceral) y llega al fondo. de la pantalla sin atenuación.Enmascara la línea A y se mueve con la respiración.Por ejemplo, en la imagen de abajo, no podemos ver la existencia de la línea A, sino de la línea B.
No se preocupe si aparecen varias líneas B en una imagen de ultrasonido, el 27% de las personas normales tienen líneas B localizadas en el espacio intercostal 11-12 (por encima del diafragma).En condiciones fisiológicas normales, menos de 3 líneas B son normales.Pero cuando se encuentra una gran cantidad de líneas B difusas, no es normal, lo cual es la manifestación de edema pulmonar.
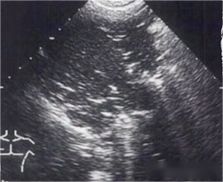
Después de observar la línea pleural, línea A o línea B, hablemos de derrame pleural y consolidación pulmonar.En la zona posterolateral del tórax se puede valorar mejor el derrame pleural y la consolidación pulmonar.La siguiente imagen es una imagen de ultrasonido examinada en la punta del diafragma.El área anecoica negra es el derrame pleural, que se encuentra en la cavidad pleural por encima del diafragma.

Entonces, ¿cómo se diferencia entre derrame pleural y hemorragia?A veces se puede observar exudado fibroso en el derrame hemopleural, mientras que el derrame suele ser un área anecoica homogénea de color negro, a veces dividida en pequeñas cámaras, y se pueden ver objetos flotantes de intensidad de eco variable alrededor.
La ecografía puede evaluar visualmente a la mayoría (90%) de los pacientes con consolidación pulmonar, cuya definición más básica es pérdida de ventilación.Lo sorprendente de usar ultrasonido para diagnosticar la consolidación pulmonar es que cuando los pulmones de un paciente están consolidados, el ultrasonido puede pasar a través de las áreas torácicas profundas del pulmón donde se produce la consolidación.El tejido pulmonar era hipoecoico con bordes indistintos y en forma de cuña.En ocasiones también se puede observar el signo del bronquio aéreo, que es hiperecogénico y se mueve con la respiración.La imagen ecográfica que tiene importancia diagnóstica específica para la consolidación pulmonar en la ecografía es el signo similar al tejido hepático, que es un eco similar al tejido sólido similar al parénquima hepático que aparece después de que los alvéolos se llenan de exudado.Como se muestra en la figura siguiente, esta es una imagen ecográfica de la consolidación pulmonar causada por neumonía.En la imagen ecográfica se pueden ver algunas zonas hipoecoicas, que se parecen un poco al hígado, y no se ve ninguna A.
En circunstancias normales, los pulmones están llenos de aire y la ecografía Doppler color no puede ver nada, pero cuando los pulmones están consolidados, especialmente cuando hay neumonía cerca de los vasos sanguíneos, incluso se pueden ver imágenes del flujo sanguíneo en los pulmones, como se muestra a continuación. se muestra en la figura.

El sonido para identificar la neumonía es la habilidad básica de la ecografía pulmonar.Es necesario moverse hacia adelante y hacia atrás entre las costillas para comprobar cuidadosamente si hay un área hipoecoica, si hay un signo de bronquio aéreo, si hay un signo similar al tejido hepático y si hay una línea A normal o no.Imagen de ultrasonido pulmonar.
5. ¿Cómo decidir los resultados de la ecografía?
Mediante una simple ecografía (esquema mBLUE o esquema de doce zonas) se pueden clasificar los datos característicos y determinar la causa grave de la insuficiencia respiratoria aguda.Completar rápidamente el diagnóstico puede aliviar la disnea del paciente más rápidamente y reducir el uso de exámenes complejos como la TC y la UCG.Estos datos característicos incluyen: deslizamiento pulmonar, rendimiento A (líneas A en ambas cavidades torácicas), rendimiento B (las líneas B aparecen en ambas cavidades torácicas y hay no menos de 3 líneas B o líneas B adyacentes adheridas), A/B apariencia (apariencia A en un lado de la pleura, apariencia B en el otro lado), punto pulmonar, consolidación pulmonar y derrame pleural.
Hora de publicación: 20-dic-2022