Historia de acceso venoso central
1. 1929: o cirurxián alemán Werner Forssmann colocou un catéter urinario desde a vea cubital anterior esquerda e confirmou con raios X que o catéter entrou na aurícula dereita.
2. 1950: Os catéteres venosos centrais son producidos en masa como unha nova opción para o acceso central
3. 1952: Aubaniac propuxo a punción da vea subclavia, Wilson propuxo posteriormente un cateterismo CVC baseado na vea subclavia
4. 1953: Sven-Ivar Seldinger propuxo substituír a agulla dura por un catéter guía metálico de arame guía para a punción venosa periférica, e a técnica de Seldinger converteuse nunha tecnoloxía revolucionaria para a colocación do catéter venoso central.
5. 1956: Forssmann, Cournand, Richards gañaron o Premio Nobel de Medicina pola súa contribución ao cateterismo cardíaco
6. 1968: Primeiro informe en inglés do acceso venoso yugular interno para a monitorización da presión venosa central
7. 1970: propúxose por primeira vez o concepto de catéter túnel
8. 1978: localizador doppler venoso para a marcación da superficie corporal da vea xugular interna
9. 1982: o uso de ultrasóns para guiar o acceso venoso central foi informado por primeira vez por Peters et al.
10. 1987: Wernecke et al informaron por primeira vez o uso de ultrasóns para detectar pneumotórax
11. 2001: O Bureau of Health Research and Quality Evidence Reporting enumera a ecografía do punto de atención venoso central como unha das 11 prácticas que merecen unha ampla promoción
12. 2008: American College of Emergency Physicians enumera o acceso venoso central guiado por ultrasóns como unha "aplicación de ultrasóns de emerxencia básica ou primaria"
13.2017: Amir et al suxiren que se pode usar a ecografía para confirmar a localización do CVC e excluír o pneumotórax para aforrar tempo e garantir a precisión
Definición de acceso venoso central
1. O CVC refírese xeralmente á inserción dun catéter na vea central a través da vea xugular interna, vea subclavia e vea femoral, normalmente a punta do catéter sitúase na vea cava superior, vena cava inferior, unión cava-auricular, aurícula dereita ou vea braquiocefálica, entre as que se atopa a vea cava superior.Prefírese a unión venosa ou cavidade-auricular
2. O catéter venoso central inserido periféricamente é PICC
3. O acceso venoso central úsase principalmente para:
a) Inxección concentrada de vasopresina, inositol, etc.
b) Catéteres de gran calibre para infusión de líquidos de reanimación e hemoderivados
c) Catéter de gran calibre para terapia de substitución renal ou terapia de intercambio plasmático
d) Xestión da nutrición parenteral
e) Tratamento antibiótico ou de quimioterapia a longo prazo
f) Catéter de refrixeración
g) Vaíñas ou catéteres para outras liñas, como catéteres de arteria pulmonar, fíos de estimulación e procedementos endovasculares ou para procedementos de intervención cardíaca, etc.
Principios básicos de colocación de CVC guiados por ecografía
1. Supostos da canulación CVC tradicional baseada en fitos anatómicos: anatomía vascular esperada e permeabilidade das veas
2. Principios de orientación ecográfica
a) Variación anatómica: localización da vea, propios marcadores anatómicos da superficie corporal;a ecografía permite a visualización e avaliación en tempo real dos vasos e da anatomía adxacente
b) Permeabilidade vascular: a ecografía preoperatoria pode detectar a trombose e estenose a tempo (especialmente en pacientes críticos con alta incidencia de trombose venosa profunda)
c) Confirmación do posicionamento da vea inserida e da punta do catéter: observación en tempo real da entrada da guía na vea, vea braquiocefálica, vea cava inferior, aurícula dereita ou vena cava superior.
d) Complicacións reducidas: trombose, taponamento cardíaco, punción arterial, hemotórax, neumotórax
Selección de sondas e equipos
1. Características do equipo: a imaxe 2D é a base, o Doppler cor e o Doppler pulsado poden distinguir entre arterias e veas, a xestión de rexistros médicos como parte dos rexistros médicos do paciente, a tapa/acoplador de sonda estéril garante o illamento estéril
2. Selección da sonda:
a) Penetración: as veas xugulares internas e femorais adoitan estar a 1-4 cm de profundidade baixo a pel, e a vea subclavia necesita 4-7 cm.
b) resolución adecuada e enfoque axustable
c) Sonda de tamaño pequeno: 2 ~ 4 cm de ancho, fácil de observar os eixes longo e curto dos vasos sanguíneos, fácil de colocar a sonda e a agulla
d) Úsase xeralmente unha matriz lineal pequena de 7 ~ 12 MHz;pequeno convexo baixo a clavícula, sonda de pao de hóckey para nenos
Método de eixe curto e método de eixe longo
A relación entre a sonda e a agulla determina se está no plano ou fóra do plano
1. A punta da agulla non se pode ver durante a operación e a posición da punta da agulla debe determinarse facendo balance dinámico da sonda;vantaxes: curva de aprendizaxe curta, mellor observación do tecido perivascular e fácil colocación da sonda para persoas gordas e pescozo curto;
2. O corpo completo da agulla e a punta da agulla pódense ver durante a operación;é un reto manter os vasos sanguíneos e as agullas no plano de imaxes de ultrasóns en todo momento
estático e dinámico
1. Método estático, a ecografía só se usa para a avaliación preoperatoria e a selección dos puntos de inserción da agulla
2. Método dinámico: punción guiada por ultrasóns en tempo real
3. Método de marcado da superficie corporal < método estático < método dinámico
Punción e cateterización CVC guiada por ecografía
1. Preparación preoperatoria
a) Rexistro da información do paciente para levar rexistros de historias clínicas
b) Escanear o sitio que se vai perforar para confirmar a anatomía vascular e a permeabilidade e determinar o plan cirúrxico.
c) Axuste a ganancia da imaxe, a profundidade, etc. para obter o mellor estado da imaxe
d) Coloque o equipo de ultrasóns para asegurarse de que o punto de punción, a sonda, a pantalla e a liña de visión sexan colineais.
2. Habilidades intraoperatorias
a) Utilízase solución salina fisiolóxica na superficie da pel en lugar do acoplador para evitar que o acoplador entre no corpo humano.
b) A man non dominante sostén a sonda levemente e apóiase levemente contra o paciente para a súa estabilización
c) Manteña os ollos fixos na pantalla de ultrasóns, e sente os cambios de presión enviados pola agulla coas mans (sensación de fracaso)
d) Presentación do fío guía: o autor recomenda que se coloque polo menos 5 cm do fío guía no vaso venoso central (é dicir, o fío guía debe estar polo menos a 15 cm do asento da agulla);Necesitas entrar 20 ~ 30 cm, pero o cable guía entra tan profundo que é fácil causar arritmia
e) Confirmación da posición do fío guía: escanear ao longo do eixe curto e despois do eixe longo do vaso sanguíneo desde o extremo distal e rastrexar a posición do fío guía.Por exemplo, cando se perfora a vea yugular interna, é necesario confirmar que o fío guía entra na vea braquiocefálica.
f) Fai unha pequena incisión cun bisturí antes da dilatación, o dilatador atravesa todo o tecido diante do vaso sanguíneo, pero evita perforar o vaso sanguíneo.
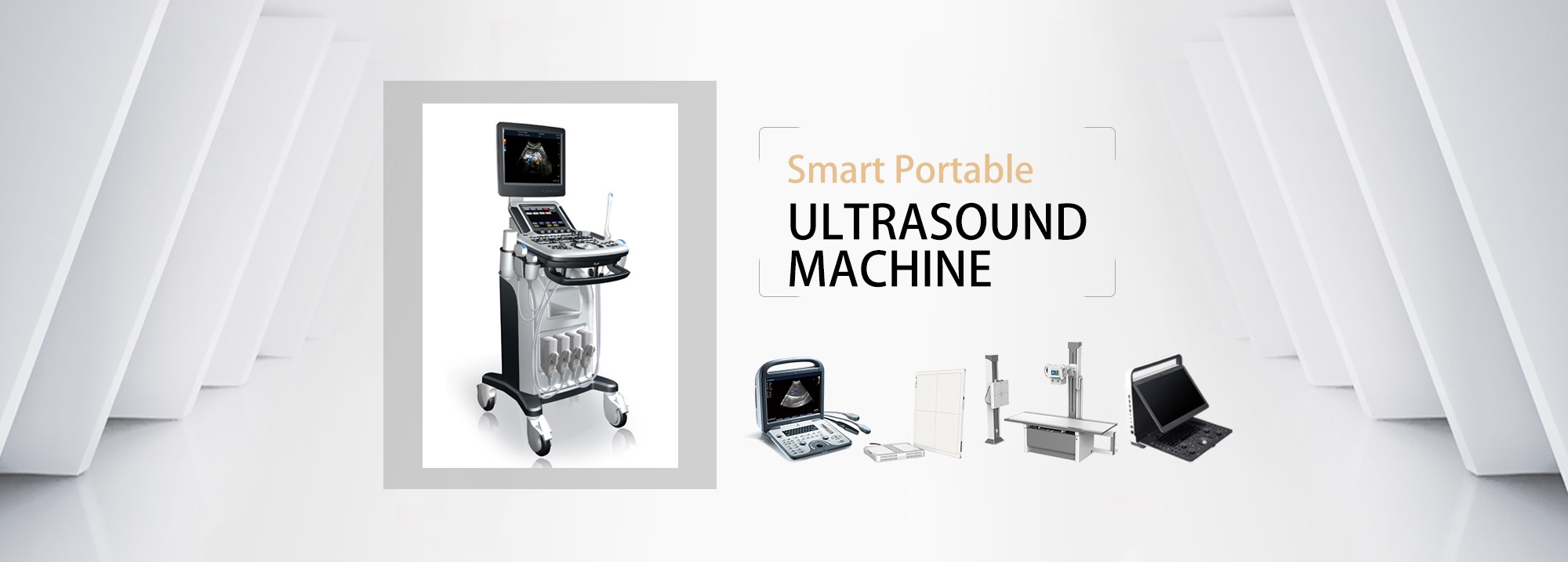
3. Trampa de canulación da vea xugular interna
a) A relación entre a arteria carótida e a vea xugular interna: Anatomicamente, a vea xugular interna sitúase xeralmente no exterior da arteria.Durante a exploración de eixe curto, debido a que o pescozo é redondo, a exploración en diferentes posicións forma ángulos diferentes e poden producirse veas e arterias superpostas.Fenómeno.
b) Selección do punto de entrada da agulla: o diámetro do tubo proximal é grande, pero está máis preto do pulmón e o risco de neumotórax é alto;recoméndase escanear para confirmar que o vaso sanguíneo no punto de entrada da agulla está a 1 ~ 2 cm de profundidade da pel
c) Analizar previamente toda a vea xugular interna, valorar a anatomía e permeabilidade do vaso sanguíneo, evitar trombos e estenosis no punto de punción e separalo da arteria carótida.
d) Evitar a punción da arteria carótida: antes da vasodilatación, é preciso confirmar o punto de punción e a posición do fío guía nas vistas de eixe longo e curto.Por razóns de seguridade, a imaxe do eixe longo do fío guía debe verse na vea braquiocefálica.
e) Xirando a cabeza: o método tradicional de punción de marcado recomenda xirar a cabeza para resaltar a marcación do músculo esternocleidomastoideo e expor e fixar a vea xugular interna, pero xirar a cabeza 30 graos pode facer que a vea yugular interna e a arteria carótida se solapen máis de 54%, e non é posible a punción guiada por ecografía.Recoméndase virar
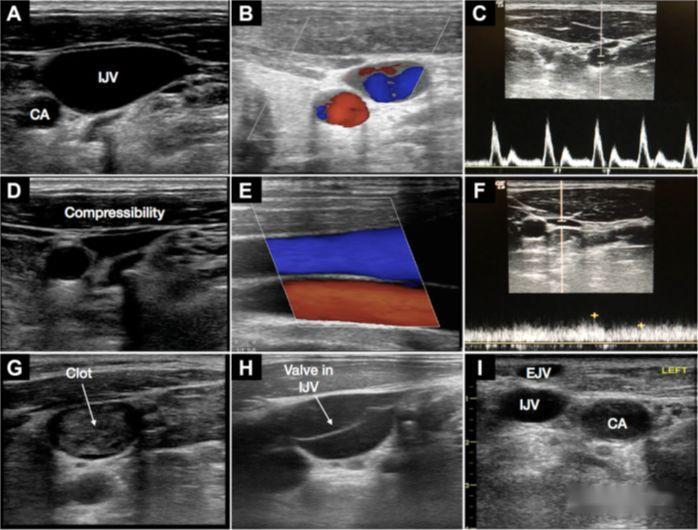
4.Cateterización da vea subclavia
a) Hai que ter en conta que a ecografía da vea subclavia é algo difícil
b) Vantaxes: a posición anatómica da vea é relativamente fiable, o que é conveniente para a punción no plano.
c) Habilidades: a sonda colócase ao longo da clavícula na fosa debaixo dela, mostrando a vista de eixe curto, e a sonda deslízase lentamente polo medio;tecnicamente, aquí se perfora a vea axilar;xira a sonda 90 graos para mostrar a vista do eixe longo do vaso sanguíneo, a sonda está lixeiramente inclinada cara á cabeza;despois de que a sonda estea estabilizada, a agulla é perforada desde o centro do lado da sonda e a agulla insírese baixo a guía de ultrasóns en tempo real
d) Recentemente, utilizouse unha pequena punción microconvexa cunha frecuencia lixeiramente menor para guiar, e a sonda é máis pequena e pode ver máis profundamente
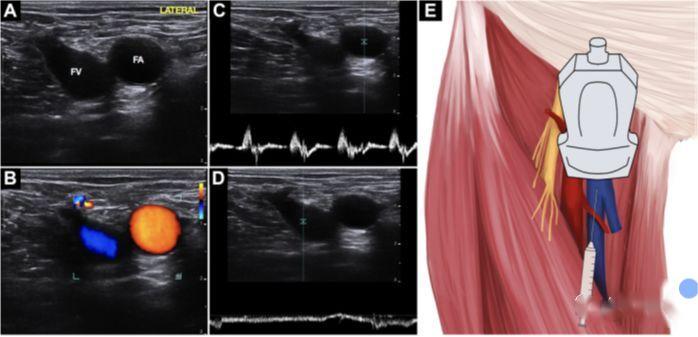
5. Cateterismo da vea femoral
a) Vantaxes: Manter lonxe das vías respiratorias e dos equipos de vixilancia, sen risco de pneumotórax e hemotórax
b) Non hai moita literatura sobre punción guiada por ecografía.Algunhas persoas pensan que é moi fiable perforar a superficie corporal con marcadores obvios, pero os ultrasóns son ineficientes.A guía de ultrasóns é moi adecuada para a variación anatómica de FV e a parada cardíaca.
c) A postura da pata de sapo reduce a superposición da parte superior da FV coa FA, eleva a cabeza e estende as patas cara a fóra para ampliar a luz venosa.
d) A técnica é a mesma que para a punción da vea xugular interna
Posicionamento do cable guía de ecografía cardíaca
1. A ecografía cardíaca TEE ten o posicionamento da punta máis preciso, pero é prexudicial e non se pode usar habitualmente
2. Método de mellora do contraste: use as microburbullas na solución salina normal axitada como axente de contraste e ingrese na aurícula dereita en 2 segundos despois da expulsión do fluxo laminar da punta do catéter.
3. Require unha ampla experiencia en exploración de ultrasóns cardíacos, pero pódese verificar en tempo real, atractivo
Ecografía pulmonar para descartar neumotórax
1. A punción venosa central guiada por ultrasóns non só reduce a incidencia do neumotórax, senón que tamén ten unha alta sensibilidade e especificidade para a detección do neumotórax (superior á radiografía de tórax)
2. Recoméndase integralo no proceso de confirmación postoperatoria, que pode comprobar de forma rápida e precisa á beira da cama.Se se integra coa sección anterior de ecografía cardíaca, espérase que acurte o tempo de espera para o uso do catéter.
3. Ecografía pulmonar: (información complementaria externa, só para referencia)
Imaxe normal do pulmón:
Liña A: A liña hiperecoica pleural que se desliza coa respiración, seguida de varias liñas paralelas a ela, equidistantes e atenuadas coa profundidade, é dicir, deslizamento pulmonar.
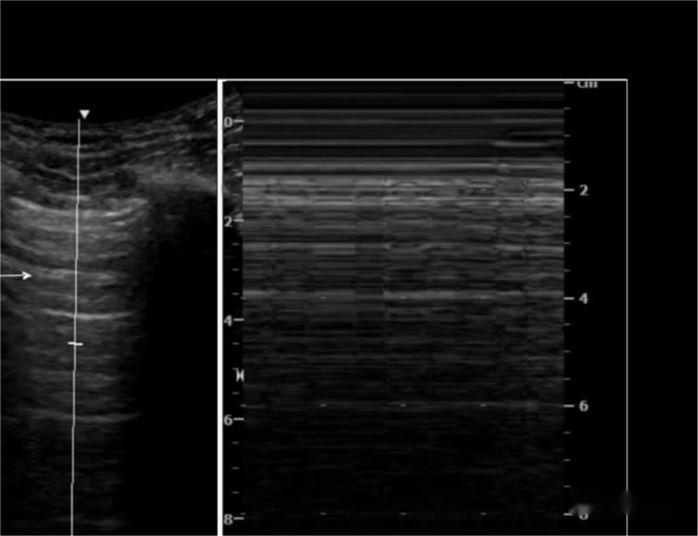
O ultrasóns M mostrou que a liña hiperecoica que vai alternativo na dirección da sonda coa respiración era como o mar, e a liña do molde pectoral era semellante á area, é dicir, o sinal da praia.
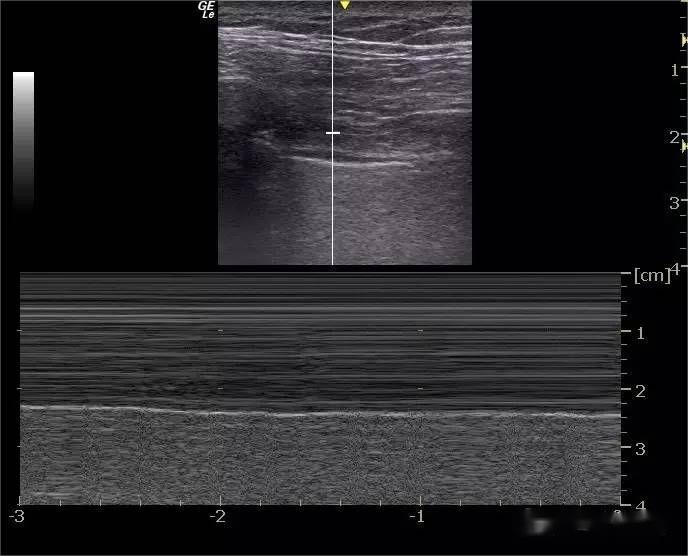
Nalgunhas persoas normais, o último espazo intercostal por riba do diafragma pode detectar menos de 3 imaxes tipo raio láser que se orixinan na liña do molde pectoral, que se estenden verticalmente na parte inferior da pantalla e que se alternan coa respiración: liña B.
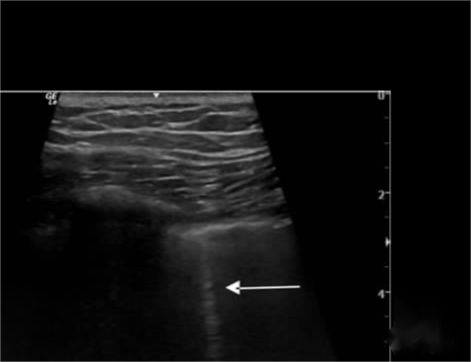
Imaxe do neumotórax:
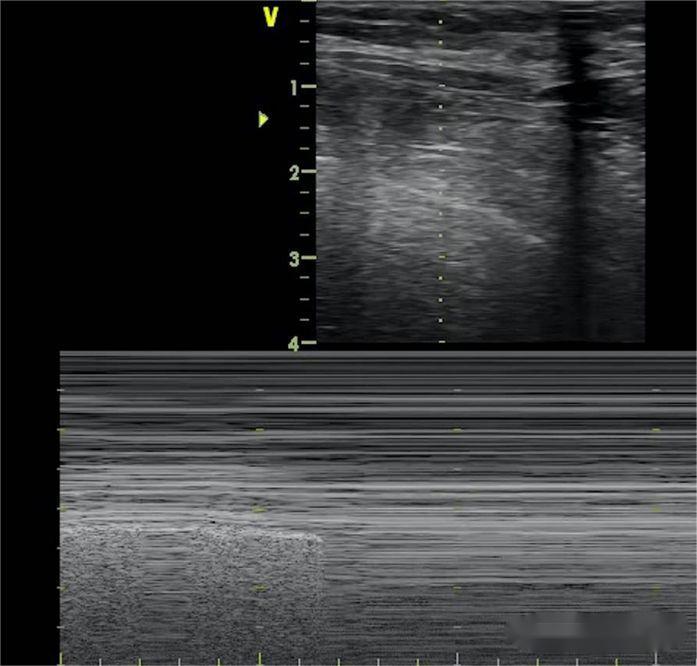
A liña B desaparece, o deslizamento pulmonar desaparece e o sinal da praia substitúese polo sinal de código de barras.Ademais, o sinal do punto pulmonar utilízase para determinar a extensión do neumotórax, e o punto pulmonar aparece onde aparecen alternativamente o sinal da praia e o sinal do código de barras.
Formación CVC guiada por ecografía
1. Falta de consenso sobre os estándares de formación e certificación
2. Existe a percepción de que as técnicas de inserción a cegas se perden na aprendizaxe de técnicas de ultrasóns;non obstante, a medida que se estenden as técnicas de ultrasóns, debe considerarse a elección entre a seguridade do paciente e o mantemento das técnicas que poden ser menos probables de utilizar.
3. A avaliación da competencia clínica debe puntuarse observando a práctica clínica en lugar de depender do número de procedementos.
En conclusión
A clave para un CVC guiado por ultrasóns eficiente e seguro é o coñecemento das trampas e limitacións desta técnica, ademais dun adestramento adecuado.
Hora de publicación: 26-novembro-2022