Sejarah akses vena sentral
1. 1929: Ahli bedah Jerman Werner Forssmann memasang kateter urin dari vena cubiti anterior kiri, dan memastikan dengan sinar-X bahwa kateter memasuki atrium kanan
2. 1950: Kateter vena sentral diproduksi secara massal sebagai pilihan baru untuk akses sentral
3. 1952: Aubaniac mengusulkan tusukan vena subklavia, Wilson kemudian mengusulkan kateterisasi CVC berdasarkan vena subklavia
4. 1953: Sven-Ivar Seldinger mengusulkan untuk mengganti jarum keras dengan kateter pemandu kawat pemandu logam untuk pungsi vena perifer, dan teknik Seldinger menjadi teknologi revolusioner untuk penempatan kateter vena sentral
5. 1956: Forssmann, Cournand, Richards memenangkan Hadiah Nobel Kedokteran atas kontribusi mereka terhadap kateterisasi jantung
6. 1968: Laporan pertama dalam bahasa Inggris tentang akses vena jugularis internal untuk pemantauan tekanan vena sentral
7. 1970: Konsep kateter terowongan pertama kali diusulkan
8. 1978: Pencari lokasi Vena Doppler untuk penandaan permukaan tubuh vena jugularis interna
9. 1982: Penggunaan USG untuk memandu akses vena sentral pertama kali dilaporkan oleh Peters dkk.
10. 1987: Wernecke dkk pertama kali melaporkan penggunaan USG untuk mendeteksi pneumotoraks
11. 2001: Biro Penelitian Kesehatan dan Pelaporan Bukti Mutu mencantumkan USG titik akses vena sentral sebagai salah satu dari 11 praktik yang layak untuk dipromosikan secara luas
12. 2008: American College of Emergency Physicians mencantumkan akses vena sentral yang dipandu USG sebagai "aplikasi USG darurat inti atau primer"
13.2017: Amir et al menyarankan bahwa USG dapat digunakan untuk memastikan lokasi CVC dan mengecualikan pneumotoraks untuk menghemat waktu dan memastikan akurasi
Definisi akses vena sentral
1. CVC umumnya mengacu pada penyisipan kateter ke dalam vena sentral melalui vena jugularis interna, vena subklavia dan vena femoralis, biasanya ujung kateter terletak di vena cava superior, vena cava inferior, persimpangan kaval-atrial, atrium kanan atau vena brakiosefalika, di antaranya vena cava superior.Persimpangan vena atau rongga-atrium lebih disukai
2. Kateter vena sentral yang dimasukkan secara perifer adalah PICC
3. Akses vena sentral terutama digunakan untuk:
a) Injeksi vasopresin, inositol, dll.
b) Kateter lubang besar untuk infus cairan resusitasi dan produk darah
c) Kateter lubang besar untuk terapi pengganti ginjal atau terapi pertukaran plasma
d) Penatalaksanaan nutrisi parenteral
e) Perawatan obat antibiotik atau kemoterapi jangka panjang
f) Kateter pendingin
g) Selubung atau kateter untuk jalur lain, seperti kateter arteri pulmonalis, kabel pacu jantung dan prosedur endovaskular atau untuk prosedur intervensi jantung, dll.
Prinsip dasar penempatan CVC dengan panduan USG
1. Asumsi kanulasi CVC tradisional berdasarkan penanda anatomi: anatomi vaskular yang diharapkan dan patensi vena
2. Prinsip Panduan USG
a) Variasi anatomi: letak vena, penanda anatomi permukaan tubuh itu sendiri;USG memungkinkan visualisasi dan penilaian pembuluh darah dan anatomi di sekitarnya secara real-time
b) Patensi vaskular: Ultrasonografi pra operasi dapat mendeteksi trombosis dan stenosis secara tepat waktu (terutama pada pasien sakit kritis dengan insiden trombosis vena dalam yang tinggi)
c) Konfirmasi posisi vena yang dimasukkan dan ujung kateter: pengamatan real-time terhadap masuknya kawat pemandu ke dalam vena, vena brakiosefalika, vena cava inferior, atrium kanan, atau vena cava superior
d) Mengurangi komplikasi: trombosis, tamponade jantung, tusukan arteri, hemotoraks, pneumotoraks
Pemilihan Probe dan Peralatan
1. Fitur peralatan: gambar 2D sebagai dasarnya, Doppler warna dan Doppler berdenyut dapat membedakan arteri dan vena, manajemen rekam medis sebagai bagian dari rekam medis pasien, penutup/couplan probe steril memastikan isolasi steril
2. Pemilihan pemeriksaan:
a) Penetrasi: Vena jugularis interna dan femoralis biasanya sedalam 1-4 cm di bawah kulit, dan vena subklavia membutuhkan 4-7 cm
b) resolusi yang sesuai dan fokus yang dapat disesuaikan
c) Probe ukuran kecil: lebar 2 ~ 4cm, mudah untuk mengamati sumbu panjang dan pendek pembuluh darah, mudah untuk menempatkan probe dan jarum
d) array linier kecil 7~12MHz umumnya digunakan;cembung kecil di bawah tulang selangka, probe tongkat hoki anak-anak
Metode sumbu pendek dan metode sumbu panjang
Hubungan antara probe dan jarum menentukan apakah probe berada di dalam bidang atau di luar bidang
1. Ujung jarum tidak dapat dilihat selama operasi, dan posisi ujung jarum perlu ditentukan dengan mengayunkan probe secara dinamis;keuntungan: kurva belajar yang pendek, observasi jaringan perivaskular yang lebih baik, dan penempatan probe yang mudah untuk orang gemuk dan leher pendek;
2. Badan jarum dan ujung jarum secara lengkap dapat dilihat selama operasi;sulit untuk menjaga pembuluh darah dan jarum tetap berada pada bidang pencitraan USG setiap saat
statis dan dinamis
1. Metode statis, USG hanya digunakan untuk penilaian pra operasi dan pemilihan titik penyisipan jarum
2. Metode dinamis: tusukan dengan panduan USG secara real-time
3. Metode penandaan permukaan tubuh < metode statis < metode dinamis
Tusukan dan kateterisasi CVC dengan panduan USG
1. Persiapan pra operasi
a) Registrasi informasi pasien untuk menyimpan catatan grafik
b) Pindai tempat yang akan ditusuk untuk memastikan anatomi dan patensi pembuluh darah, dan menentukan rencana pembedahan
c) Sesuaikan penguatan gambar, kedalaman, dll. untuk mendapatkan kondisi gambar terbaik
d) Tempatkan peralatan USG untuk memastikan bahwa titik tusukan, probe, layar dan garis pandang sejajar
2. Keterampilan intraoperatif
a) Larutan garam fisiologis digunakan pada permukaan kulit sebagai pengganti couplant untuk mencegah couplant memasuki tubuh manusia
b) Tangan nondominan memegang probe dengan ringan dan bersandar ringan pada pasien untuk stabilisasi
c) Jaga mata tetap tertuju pada layar USG, dan rasakan perubahan tekanan yang dikirim kembali oleh jarum dengan tangan (perasaan gagal)
d) Memasukkan kawat pemandu: Penulis merekomendasikan agar setidaknya 5 cm kawat pemandu ditempatkan di pembuluh vena sentral (yaitu, kawat pemandu harus berada setidaknya 15 cm dari dudukan jarum);Perlu masuk 20~30cm, tetapi kawat pemandu masuk terlalu dalam sehingga mudah menyebabkan aritmia
e) Konfirmasi posisi kawat pemandu: Pindai sepanjang sumbu pendek dan kemudian sumbu panjang pembuluh darah dari ujung distal, dan lacak posisi kawat pemandu.Misalnya, ketika vena jugularis interna tertusuk, perlu dipastikan bahwa kawat pemandu memasuki vena brakiosefalika.
f) Buat sayatan kecil dengan pisau bedah sebelum dilatasi, dilator menembus seluruh jaringan di depan pembuluh darah, namun hindari menusuk pembuluh darah
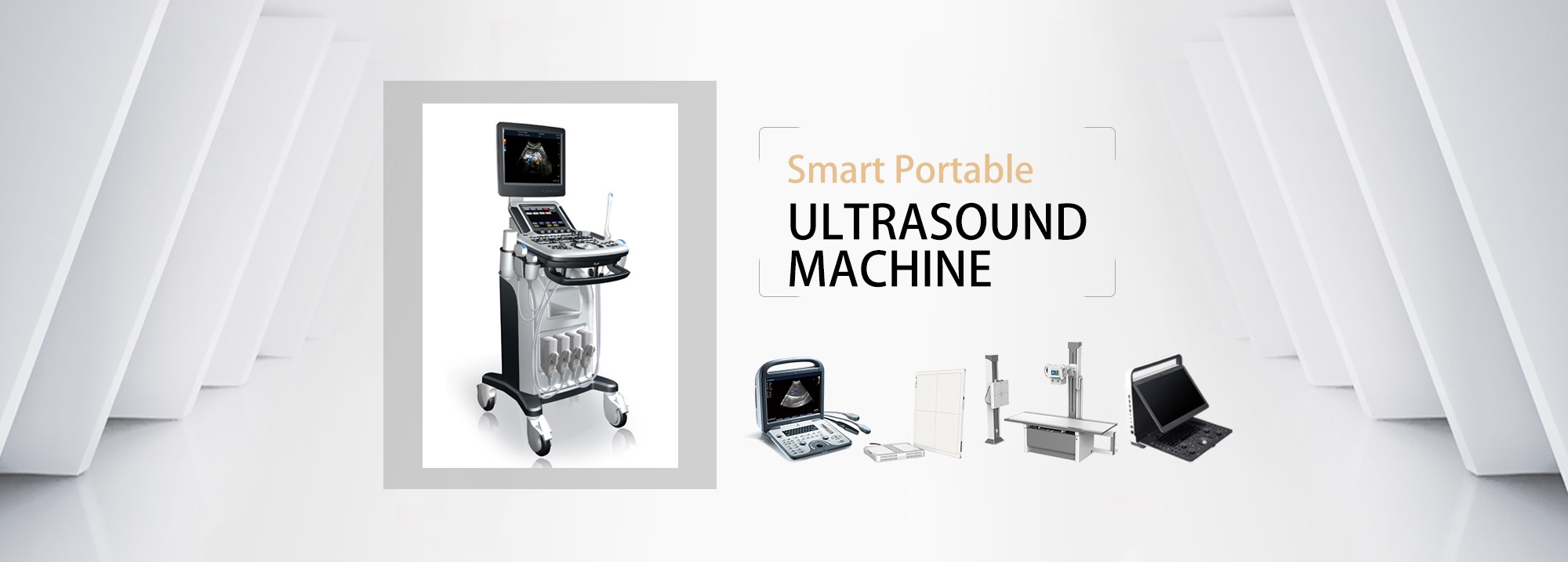
3. Perangkap Kanulasi Vena Jugularis Interna
a) Hubungan antara arteri karotis dan vena jugularis interna: Secara anatomis, vena jugularis interna umumnya terletak di bagian luar arteri.Selama pemindaian sumbu pendek, karena lehernya bulat, pemindaian pada posisi berbeda membentuk sudut berbeda, dan mungkin terjadi tumpang tindih vena dan arteri.Fenomena.
b) Pemilihan titik masuk jarum: diameter selang proksimal besar, tetapi lebih dekat ke paru-paru, dan risiko pneumotoraks tinggi;dianjurkan untuk melakukan pemindaian untuk memastikan bahwa pembuluh darah di titik masuk jarum berjarak 1~2cm dari kulit
c) Pindai seluruh vena jugularis interna terlebih dahulu, kaji anatomi dan patensi pembuluh darah, hindari trombus dan stenosis pada titik tusukan dan pisahkan dari arteri karotis
d) Hindari tusukan arteri karotis: Sebelum vasodilatasi, titik tusukan dan posisi kawat pemandu perlu dipastikan pada tampilan sumbu panjang dan pendek.Untuk alasan keamanan, gambar sumbu panjang kawat pemandu perlu dilihat pada vena brakiosefalika.
e) Memutar kepala: Metode tusukan penandaan tradisional merekomendasikan memutar kepala untuk menyorot penanda otot sternokleidomastoid dan memperlihatkan serta memperbaiki vena jugularis interna, tetapi memutar kepala 30 derajat dapat menyebabkan vena jugularis interna dan arteri karotis tumpang tindih lebih dari 54%, dan tusukan dengan panduan USG tidak dapat dilakukan.Disarankan untuk berbelok
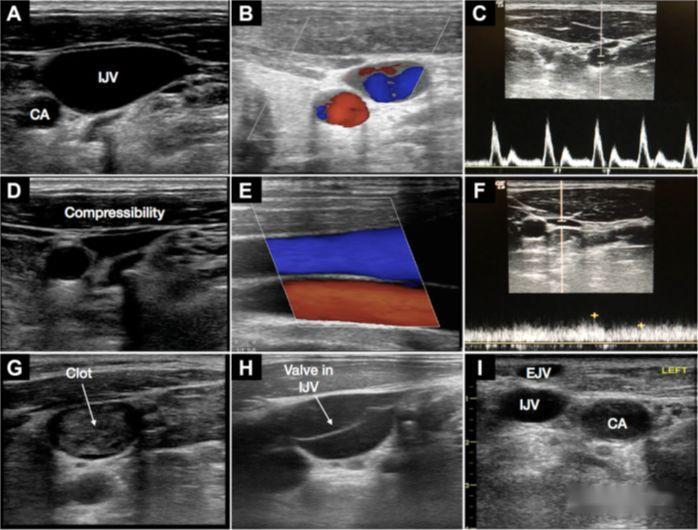
4. Kateterisasi vena subklavia
a) Perlu dicatat bahwa pemindaian ultrasonografi vena subklavia agak sulit
b) Keuntungan: Posisi anatomi vena relatif dapat diandalkan, sehingga nyaman untuk tusukan dalam bidang
c) Keterampilan: Probe ditempatkan di sepanjang klavikula di fossa di bawahnya, menunjukkan tampilan sumbu pendek, dan probe perlahan-lahan meluncur ke tengah;secara teknis, vena aksilaris tertusuk di sini;putar probe 90 derajat untuk menunjukkan tampilan sumbu panjang pembuluh darah, probe sedikit miring ke arah kepala;setelah probe stabil, jarum ditusuk dari tengah sisi probe, dan jarum dimasukkan di bawah panduan ultrasound waktu nyata
d) Baru-baru ini, tusukan mikrokonveks kecil dengan frekuensi sedikit lebih rendah telah digunakan untuk memandu, dan probe lebih kecil dan dapat melihat lebih dalam.
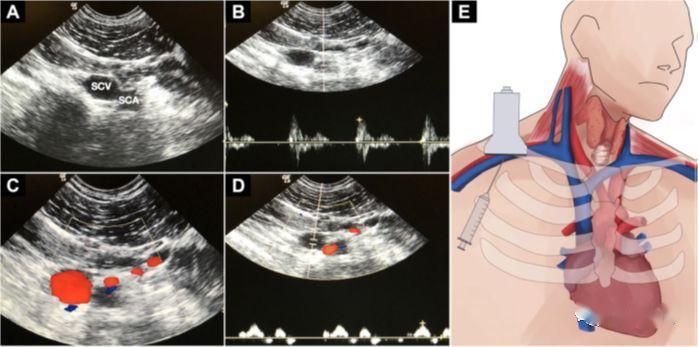
5. Kateterisasi vena femoralis
a) Keunggulan: Jauhkan dari saluran pernapasan dan peralatan pemantauan, tidak ada risiko pneumotoraks dan hemotoraks
b) Tidak banyak literatur mengenai tusukan yang dipandu USG.Beberapa orang berpikir bahwa menusuk permukaan tubuh dengan penanda yang jelas dapat diandalkan, tetapi USG tidak efisien.Panduan USG sangat cocok untuk variasi anatomi FV dan serangan jantung.
c) Postur kaki katak mengurangi tumpang tindih bagian atas FV dengan FA, mengangkat kepala dan menjulurkan kaki ke luar untuk memperlebar lumen vena
d) Tekniknya sama dengan tusukan vena jugularis interna
Posisi kawat pemandu USG jantung
1. USG jantung TEE memiliki posisi ujung yang paling akurat, namun merusak dan tidak dapat digunakan secara rutin
2. Metode peningkatan kontras: gunakan gelembung mikro dalam larutan garam normal yang dikocok sebagai zat kontras, dan masukkan atrium kanan dalam waktu 2 detik setelah aliran laminar dikeluarkan dari ujung kateter
3. Membutuhkan pengalaman luas dalam pemindaian USG jantung, namun dapat diverifikasi secara real time, menarik
Pemindaian ultrasonografi paru untuk menyingkirkan kemungkinan pneumotoraks
1. Pungsi vena sentral yang dipandu USG tidak hanya mengurangi kejadian pneumotoraks, tetapi juga memiliki sensitivitas dan spesifisitas yang tinggi untuk mendeteksi pneumotoraks (lebih tinggi dari rontgen dada)
2. Disarankan untuk mengintegrasikannya ke dalam proses konfirmasi pasca operasi, yang dapat diperiksa dengan cepat dan akurat di samping tempat tidur.Jika diintegrasikan dengan USG jantung bagian sebelumnya, diharapkan dapat mempersingkat waktu tunggu penggunaan kateter.
3. USG paru-paru: (informasi tambahan eksternal, hanya untuk referensi)
Gambaran paru-paru normal:
Garis A: Garis hyperechoic pleura yang meluncur saat bernapas, diikuti oleh beberapa garis sejajar dengannya, berjarak sama, dan dilemahkan dengan kedalaman, yaitu pergeseran paru-paru
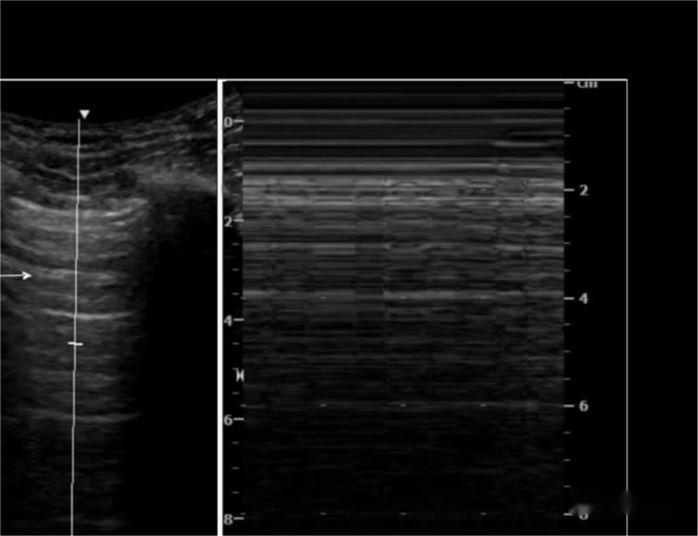
M-ultrasound menunjukkan bahwa garis hyperechoic yang bolak-balik ke arah probe dengan respirasi seperti laut, dan garis cetakan dada seperti pasir, yaitu tanda pantai
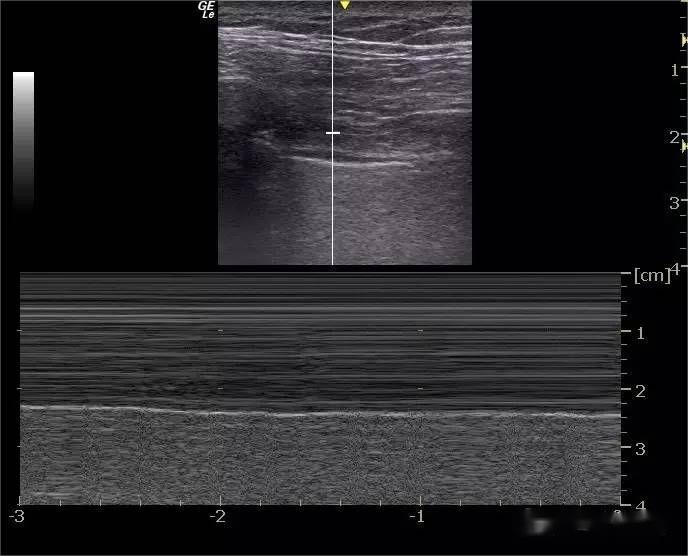
Pada beberapa orang normal, ruang interkostal terakhir di atas diafragma dapat mendeteksi kurang dari 3 gambar seperti sinar laser yang berasal dari garis cetakan dada, memanjang secara vertikal di bagian bawah layar, dan berbalas dengan pernapasan—garis B
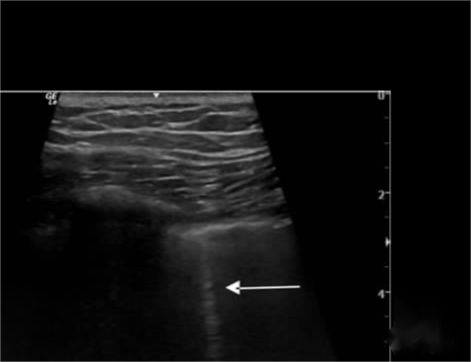
Gambar Pneumotoraks:
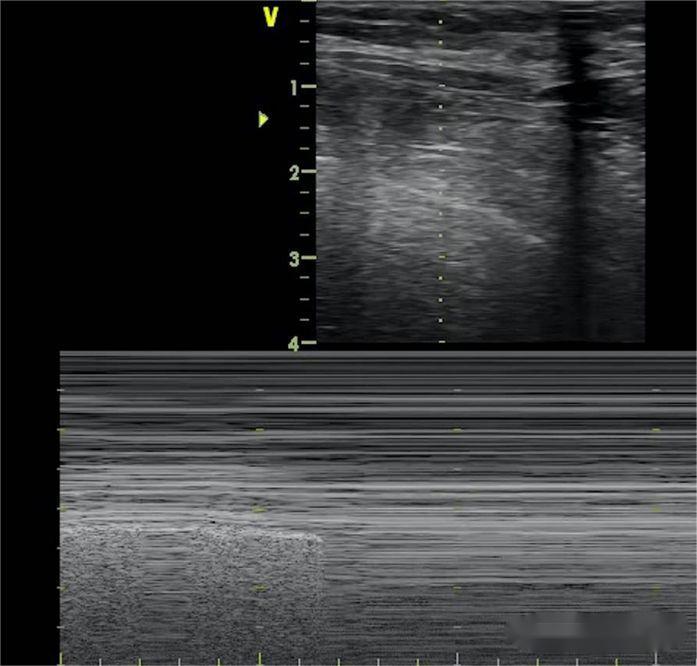
Garis B hilang, paru-paru meluncur hilang, dan tanda pantai digantikan dengan tanda barcode.Selain itu, tanda titik paru digunakan untuk menentukan luasnya pneumotoraks, dan titik paru muncul di tempat munculnya tanda pantai dan tanda barcode secara bergantian.
Pelatihan CVC yang Dipandu USG
1. Kurangnya konsensus mengenai standar pelatihan dan sertifikasi
2. Ada persepsi bahwa teknik penyisipan buta hilang dalam pembelajaran teknik USG;namun, seiring dengan semakin meluasnya teknik USG, pilihan antara keselamatan pasien dan pemeliharaan teknik yang kemungkinan kecil untuk digunakan harus dipertimbangkan.
3. Penilaian kompetensi klinis harus dinilai dengan mengamati praktik klinis dan bukan mengandalkan jumlah prosedur
Kesimpulannya
Kunci dari CVC berpandu USG yang efisien dan aman adalah kesadaran akan kendala dan keterbatasan teknik ini selain pelatihan yang tepat.
Waktu posting: 26 November 2022