Historia centralnego dostępu żylnego
1. 1929: Niemiecki chirurg Werner Forssmann założył cewnik moczowy z lewej żyły łokciowej przedniej i prześwietleniem potwierdził, że cewnik wszedł do prawego przedsionka
2. 1950: Centralne cewniki żylne są produkowane masowo jako nowa opcja dostępu centralnego
3. 1952: Aubaniac zaproponował nakłucie żyły podobojczykowej, Wilson następnie zaproponował cewnikowanie CVC w oparciu o żyłę podobojczykową
4. 1953: Sven-Ivar Seldinger zaproponował zastąpienie twardej igły metalowym cewnikiem prowadzącym z prowadnikiem do wkłucia żyły obwodowej, a technika Seldingera stała się rewolucyjną technologią umieszczania cewnika w żyle centralnej
5. 1956: Forssmann, Cournand, Richards otrzymali Nagrodę Nobla w dziedzinie medycyny za wkład w cewnikowanie serca
6. 1968: Pierwszy raport w języku angielskim na temat dostępu żyły szyjnej wewnętrznej do monitorowania centralnego ciśnienia żylnego
7. 1970: Po raz pierwszy zaproponowano koncepcję cewnika tunelowego
8. 1978: Żylny lokalizator dopplerowski do oznaczania powierzchni ciała żyły szyjnej wewnętrznej
9. 1982: Peters i wsp. po raz pierwszy opisali zastosowanie ultradźwięków do prowadzenia centralnego dostępu żylnego.
10. 1987: Wernecke i wsp. po raz pierwszy opisali zastosowanie ultradźwięków do wykrywania odmy opłucnowej
11. 2001: Biuro Badań nad Zdrowiem i Raportów Jakości wymienia USG w punkcie opieki z centralnym dostępem żylnym jako jedną z 11 praktyk godnych powszechnej promocji
12. 2008: American College of Emergency Physicians wymienia centralny dostęp żylny pod kontrolą USG jako „podstawowe lub podstawowe zastosowanie ultrasonografii w sytuacjach awaryjnych”
13.2017: Amir i wsp. sugerują, że USG można wykorzystać do potwierdzenia lokalizacji CVC i wykluczenia odmy opłucnowej, aby zaoszczędzić czas i zapewnić dokładność
Definicja centralnego dostępu żylnego
1. CVC ogólnie odnosi się do wprowadzenia cewnika do żyły centralnej przez żyłę szyjną wewnętrzną, żyłę podobojczykową i żyłę udową, zwykle końcówka cewnika znajduje się w żyle głównej górnej, żyle głównej dolnej, połączeniu żyły głównej z przedsionkiem, prawy przedsionek lub żyła ramienno-głowowa, w tym żyła główna górna.Preferowane jest połączenie żylne lub jama-przedsionek
2. Cewnik do żyły centralnej wprowadzony obwodowo to PICC
3. Centralny dostęp żylny wykorzystuje się głównie do:
a) Skoncentrowany zastrzyk wazopresyny, inozytolu itp.
b) Cewniki o dużej średnicy do infuzji płynów resuscytacyjnych i produktów krwiopochodnych
c) Cewnik o dużej średnicy do terapii nerkozastępczej lub terapii wymiany osocza
d) Postępowanie w żywieniu pozajelitowym
e) Długotrwałe leczenie antybiotykami lub chemioterapią
f) Cewnik chłodzący
g) Osłony lub cewniki do innych przewodów, takich jak cewniki do tętnicy płucnej, druty do stymulacji i do zabiegów wewnątrznaczyniowych lub do zabiegów interwencyjnych kardiologicznych itp.
Podstawowe zasady umieszczania CVC pod kontrolą USG
1.Założenia tradycyjnej kaniulacji CVC w oparciu o punkty orientacyjne anatomiczne: oczekiwana anatomia naczyń i drożność żył
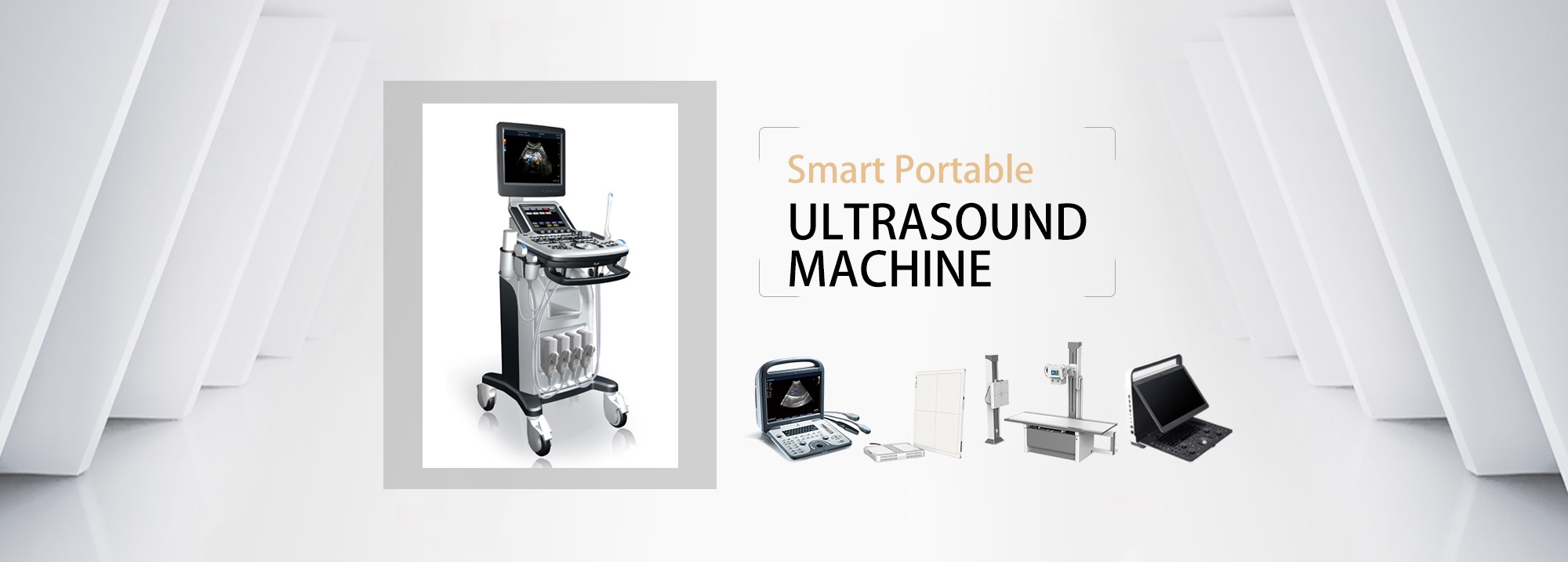
2. Zasady prowadzenia badań ultrasonograficznych
a) Zmienność anatomiczna: lokalizacja żył, same markery anatomiczne na powierzchni ciała;USG umożliwia wizualizację i ocenę naczyń oraz sąsiadującej anatomii w czasie rzeczywistym
b) Drożność naczyń: Przedoperacyjna ultrasonografia pozwala w porę wykryć zakrzepicę i zwężenie (szczególnie u pacjentów w stanie krytycznym, z dużą częstością występowania zakrzepicy żył głębokich).
c) Potwierdzenie położenia wprowadzonej żyły i końcówki cewnika: obserwacja w czasie rzeczywistym wejścia prowadnika do żyły, żyły ramienno-głowowej, żyły głównej dolnej, prawego przedsionka lub żyły głównej górnej
d) Mniej powikłań: zakrzepica, tamponada serca, nakłucie tętnicy, krwiak opłucnowy, odma opłucnowa
Wybór sondy i sprzętu
1. Cechy sprzętu: podstawą jest obraz 2D, kolorowy Doppler i pulsacyjny Doppler rozróżniają tętnice i żyły, zarządzanie dokumentacją medyczną w ramach dokumentacji medycznej pacjenta, sterylna osłona sondy/łącznik zapewnia sterylną izolację
2. Wybór sondy:
a) Penetracja: Żyły szyjne wewnętrzne i udowe zwykle znajdują się 1-4 cm pod skórą, a żyła podobojczykowa potrzebuje 4-7 cm
b) odpowiednią rozdzielczość i możliwość regulacji ostrości
c) Sonda o małym rozmiarze: szerokość 2 ~ 4 cm, łatwa obserwacja długich i krótkich osi naczyń krwionośnych, łatwe umieszczenie sondy i igły
d) ogólnie używany jest mały układ liniowy 7 ~ 12 MHz;mała wypukła pod obojczykiem, dziecięca sonda do kija hokejowego
Metoda krótkiej osi i metoda długiej osi
Relacja między sondą a igłą określa, czy jest ona w płaszczyźnie, czy poza płaszczyzną
1. Podczas operacji nie widać końcówki igły, a położenie końcówki igły należy określić dynamicznie poruszając sondą;zalety: krótka krzywa uczenia się, lepsza obserwacja tkanki okołonaczyniowej i łatwe umiejscowienie sondy w przypadku osób otyłych i o krótkich szyjach;
2. Podczas operacji można zobaczyć cały korpus igły i końcówkę igły;utrzymanie naczyń krwionośnych i igieł w płaszczyźnie obrazowania ultradźwiękowego przez cały czas jest wyzwaniem
statyczne i dynamiczne
1. Metoda statyczna, ultradźwięki służą wyłącznie do oceny przedoperacyjnej i wyboru punktów wkłucia igły
2. Metoda dynamiczna: nakłucie w czasie rzeczywistym pod kontrolą USG
3. Metoda znakowania powierzchni ciała < metoda statyczna < metoda dynamiczna
Nakłucie i cewnikowanie CVC pod kontrolą USG
1. Przygotowanie przedoperacyjne
a) Rejestracja informacji o pacjencie w celu prowadzenia zapisów kart
b) Zeskanuj miejsce nakłucia, aby potwierdzić anatomię i drożność naczyń oraz ustalić plan operacji
c) Dostosuj wzmocnienie obrazu, głębokość itp., aby uzyskać najlepszy stan obrazu
d) Umieścić sprzęt ultradźwiękowy tak, aby punkt nakłucia, sonda, ekran i linia wzroku były współliniowe
2. Umiejętności śródoperacyjne
a) Zamiast sprzęgacza na powierzchnię skóry stosuje się sól fizjologiczną, aby zapobiec przedostaniu się sprzęgacza do organizmu człowieka
b) Niedominująca dłoń lekko trzyma sondę i lekko opiera się o pacjenta w celu stabilizacji
c) Nie spuszczaj wzroku z ekranu USG, a dłońmi wyczuwaj zmiany ciśnienia wysyłane przez igłę (uczucie porażki)
d) Wprowadzenie prowadnika: Autor zaleca umieszczenie co najmniej 5 cm prowadnika w centralnym naczyniu żylnym (tj. prowadnik powinien znajdować się w odległości co najmniej 15 cm od gniazda igły);Należy wprowadzić 20 ~ 30 cm, ale prowadnik wchodzi tak głęboko, że łatwo jest spowodować arytmię
e) Potwierdzenie położenia prowadnika: Skanuj wzdłuż krótkiej, a następnie długiej osi naczynia krwionośnego od dystalnego końca i śledź położenie prowadnika.Na przykład w przypadku nakłucia żyły szyjnej wewnętrznej należy sprawdzić, czy prowadnik wchodzi do żyły ramienno-głowowej.
f) Przed rozszerzeniem wykonaj małe nacięcie skalpelem, rozszerzacz przechodzi przez całą tkankę przed naczyniem krwionośnym, uważając jednak, aby nie przekłuć naczynia krwionośnego
3. Pułapka do kaniulacji żyły szyjnej wewnętrznej
a) Związek pomiędzy tętnicą szyjną a żyłą szyjną wewnętrzną: Anatomicznie żyła szyjna wewnętrzna położona jest zazwyczaj na zewnątrz tętnicy.Podczas skanowania w osi krótkiej, ponieważ szyja jest okrągła, skanowanie w różnych pozycjach tworzy różne kąty i mogą wystąpić nachodzące na siebie żyły i tętnice.Zjawisko.
b) Wybór punktu wejścia igły: średnica rurki proksymalnej jest duża, ale znajduje się ona bliżej płuc i ryzyko wystąpienia odmy opłucnowej jest duże;zaleca się wykonanie skanu w celu potwierdzenia, że naczynie krwionośne w miejscu wejścia igły znajduje się na głębokości 1–2 cm od skóry
c) Zeskanuj wcześniej całą żyłę szyjną wewnętrzną, oceń anatomię i drożność naczynia krwionośnego, unikaj zakrzepów i zwężeń w miejscu wkłucia oraz oddziel je od tętnicy szyjnej
d) Unikaj nakłucia tętnicy szyjnej: Przed rozszerzeniem naczyń należy potwierdzić punkt nakłucia i położenie prowadnika w projekcji długiej i krótkiej osi.Ze względów bezpieczeństwa obraz prowadnika w osi długiej należy oglądać w żyle ramienno-głowowej.
e) Obracanie głowy: Tradycyjna metoda znakowania nakłucia zaleca obracanie głowy, aby uwypuklić zaznaczenie mięśnia mostkowo-obojczykowo-sutkowego oraz odsłonięcie i unieruchomienie żyły szyjnej wewnętrznej, jednak obrócenie głowy o 30 stopni może spowodować nałożenie się żyły szyjnej wewnętrznej i tętnicy szyjnej o więcej niż 54%, a nakłucie pod kontrolą USG nie jest możliwe.Zaleca się skręcić
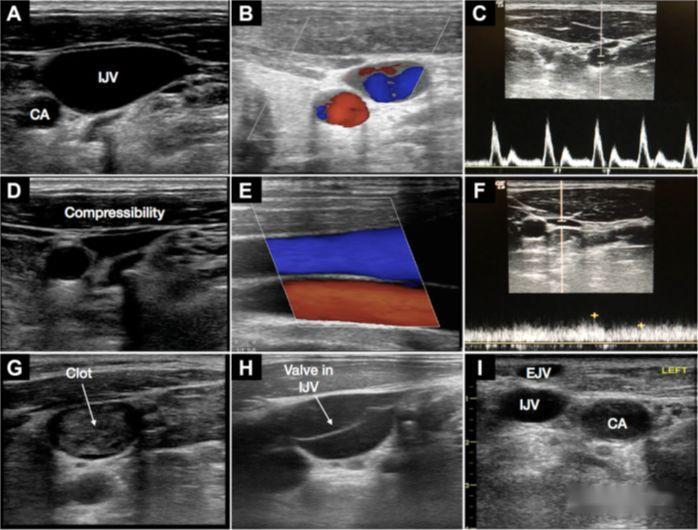
4.Cewnikowanie żyły podobojczykowej
a) Należy zauważyć, że badanie ultrasonograficzne żyły podobojczykowej jest dość trudne
b) Zalety: Anatomiczna pozycja żyły jest stosunkowo niezawodna, co jest wygodne w przypadku nakłucia w płaszczyźnie
c) Umiejętności: Sondę umieszcza się wzdłuż obojczyka w dole pod nim, pokazując widok w osi krótkiej, a sondę powoli przesuwa się w dół pośrodku;technicznie rzecz biorąc, w tym miejscu nakłuwa się żyłę pachową;obróć sondę o 90 stopni, aby pokazać naczynie krwionośne w osi długiej, sonda jest lekko pochylona w stronę głowy;po ustabilizowaniu sondy nakłuwa się igłę od środka strony sondy i wprowadza igłę pod kontrolą USG w czasie rzeczywistym
d) Ostatnio do prowadzenia stosuje się małe mikrowypukłe nakłucie o nieco mniejszej częstotliwości, a sonda jest mniejsza i widzi głębiej
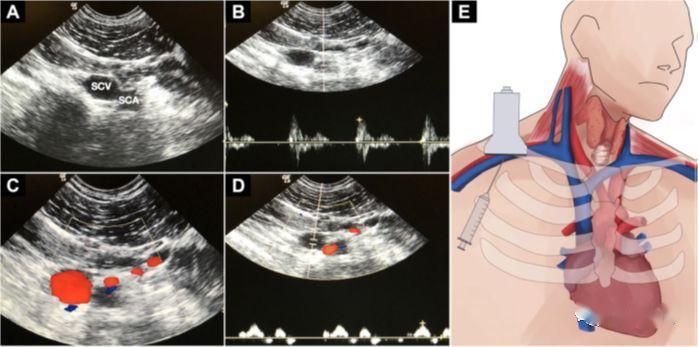
5. Cewnikowanie żyły udowej
a) Zalety: Trzymać z dala od dróg oddechowych i sprzętu monitorującego, brak ryzyka odmy opłucnowej i krwiaka opłucnowego
b) Literatura na temat nakłucia pod kontrolą USG jest niewielka.Niektórzy uważają, że nakłucie powierzchni ciała oczywistymi markerami jest bardzo niezawodne, natomiast ultradźwięki są nieskuteczne.Wskazanie ultrasonograficzne jest bardzo przydatne w przypadku zmienności anatomicznej FV i zatrzymania krążenia.
c) Pozycja żabiej nogi zmniejsza nakładanie się górnej części FV na FA, podnosi głowę i prostuje nogi na zewnątrz, poszerzając światło żylne
d) Technika jest taka sama jak w przypadku nakłucia żyły szyjnej wewnętrznej
Pozycjonowanie prowadnika USG serca
1. Ultrasonografia serca TEE zapewnia najdokładniejsze ustawienie końcówki, jest jednak szkodliwa i nie może być stosowana rutynowo
2. Metoda wzmocnienia kontrastu: jako środka kontrastowego należy użyć mikropęcherzyków znajdujących się we wstrząsającym roztworze soli fizjologicznej i wprowadzić je do prawego przedsionka w ciągu 2 sekund po wyrzuceniu przepływu laminarnego z końcówki cewnika
3. Wymaga dużego doświadczenia w badaniu USG serca, ale można je zweryfikować w czasie rzeczywistym, atrakcyjne
USG płuc w celu wykluczenia odmy opłucnowej
1. Centralne nakłucie żył pod kontrolą USG nie tylko zmniejsza częstość występowania odmy opłucnowej, ale także charakteryzuje się wysoką czułością i swoistością w wykrywaniu odmy opłucnowej (wyższą niż w przypadku prześwietlenia klatki piersiowej)
2. Zaleca się włączenie go do procesu potwierdzenia pooperacyjnego, który można szybko i dokładnie sprawdzić przy łóżku pacjenta.Jeśli zostanie ona zintegrowana z dotychczasową sekcją USG serca, oczekuje się, że skróci czas oczekiwania na użycie cewnika.
3. USG płuc: (zewnętrzne informacje uzupełniające, wyłącznie w celach informacyjnych)
Normalny obraz płuc:
Linia A: hiperechogeniczna linia opłucnej, która przesuwa się wraz z oddychaniem, po której następuje wiele linii równoległych do niej, w jednakowej odległości i tłumionych wraz z głębokością, to jest ślizganiem się płuc
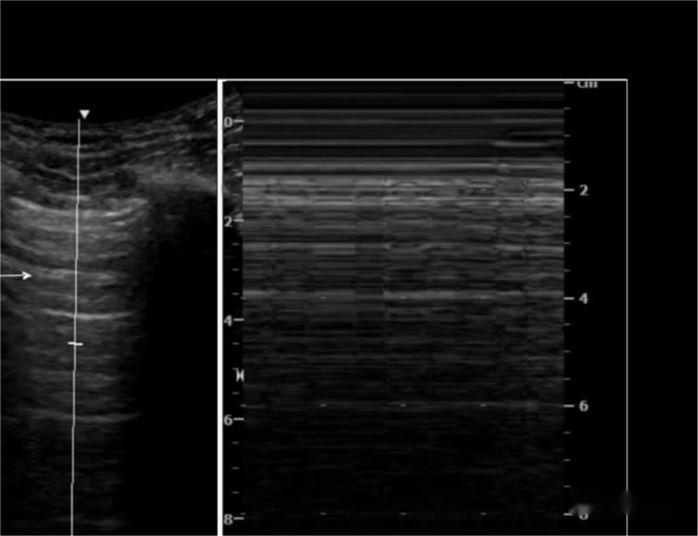
M-USG wykazało, że linia hiperechogeniczna poruszająca się ruchem posuwisto-zwrotnym w kierunku sondy przy oddychaniu przypominała morze, a linia pleśni piersiowej przypominała piasek, czyli znak plaży
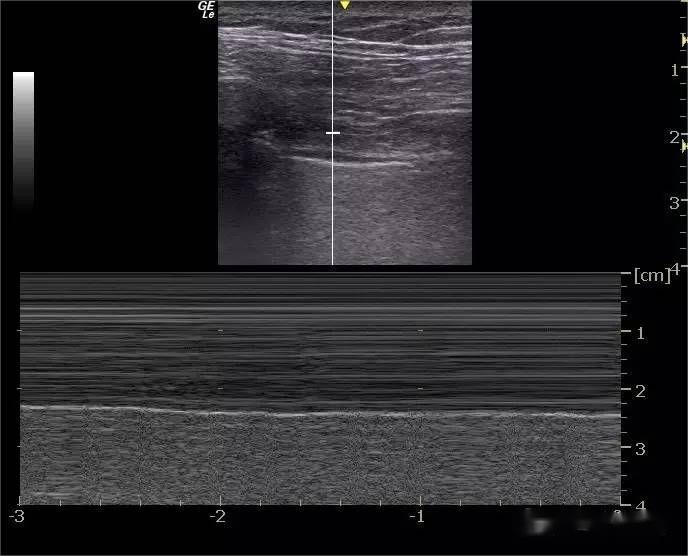
U niektórych normalnych ludzi ostatnia przestrzeń międzyżebrowa nad przeponą może wykryć mniej niż 3 obrazy przypominające wiązkę lasera, pochodzące z linii pleśni piersiowej, rozciągające się pionowo w dolnej części ekranu i poruszające się ruchem posuwisto-zwrotnym podczas oddychania – linia B
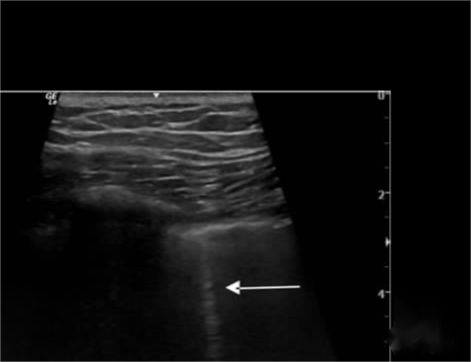
Obraz odmy opłucnowej:
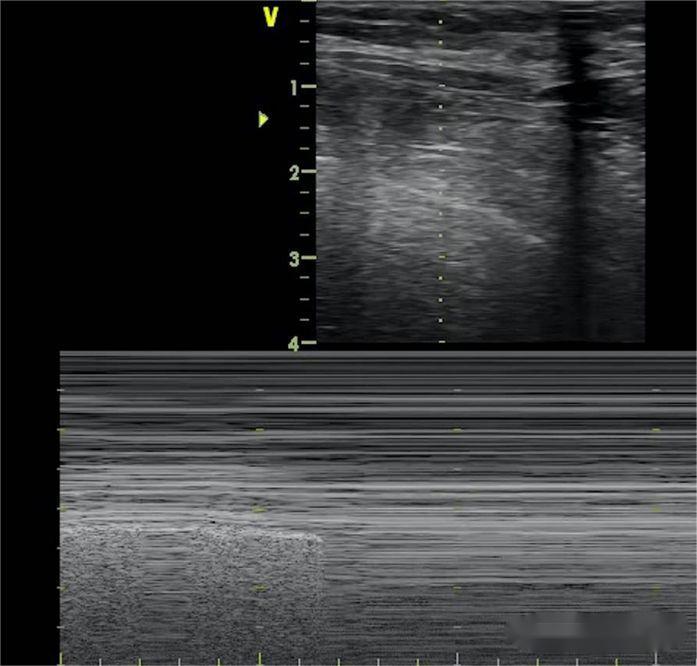
Linia B znika, przesuwanie się płuc znika, a znak plaży zostaje zastąpiony znakiem z kodem kreskowym.Ponadto do określenia rozległości odmy wykorzystuje się znak punktu płucnego, a punkt płucny pojawia się w miejscu, gdzie na przemian pojawiają się znak plaży i znak kodu kreskowego.
Szkolenie CVC pod kontrolą USG
1. Brak konsensusu w sprawie standardów szkoleń i certyfikacji
2. Istnieje przekonanie, że techniki wprowadzania na ślepo zatracają się w nauce technik ultradźwiękowych;jednakże w miarę upowszechniania się technik ultradźwiękowych należy rozważyć wybór między bezpieczeństwem pacjenta a utrzymaniem technik, których użycie może być mniej prawdopodobne
3. Ocenę kompetencji klinicznych należy oceniać na podstawie obserwacji praktyki klinicznej, a nie liczby procedur
podsumowując
Kluczem do skutecznej i bezpiecznej CVC pod kontrolą USG jest świadomość pułapek i ograniczeń tej techniki, a także odpowiednie przeszkolenie
Czas publikacji: 26 listopada 2022 r