Istoricul accesului venos central
1. 1929: Chirurgul german Werner Forssmann a plasat un cateter urinar din vena cubitală anterioară stângă și a confirmat cu raze X că cateterul a intrat în atriul drept.
2. 1950: Cateterele venoase centrale sunt produse în serie ca o nouă opțiune pentru accesul central
3. 1952: Aubaniac a propus puncția venei subclaviei, Wilson a propus ulterior cateterismul CVC bazat pe vena subclavie
4. 1953: Sven-Ivar Seldinger a propus să înlocuiască acul dur cu un cateter metalic de ghidare cu sârmă de ghidare pentru puncția venoasă periferică, iar tehnica Seldinger a devenit o tehnologie revoluționară pentru plasarea cateterului venos central.
5. 1956: Forssmann, Cournand, Richards au câștigat Premiul Nobel pentru Medicină pentru contribuția lor la cateterizarea cardiacă
6. 1968: Primul raport în limba engleză despre accesul venos jugular intern pentru monitorizarea presiunii venoase centrale
7. 1970: Conceptul de cateter tunel a fost propus pentru prima dată
8. 1978: Localizator Doppler venos pentru marcarea suprafeței corpului venei jugulare interne
9. 1982: Utilizarea ultrasunetelor pentru a ghida accesul venos central a fost raportată pentru prima dată de Peters et al.
10. 1987: Wernecke și colab. au raportat pentru prima dată utilizarea ultrasunetelor pentru a detecta pneumotoraxul
11. 2001: Biroul de Cercetare în Sănătate și Raportare a Dovezilor de Calitate listează ecografia la punctul de îngrijire venoasă centrală de acces ca una dintre cele 11 practici care merită promovate pe scară largă
12. 2008: Colegiul American al Medicilor de Urgență enumeră accesul venos central ghidat de ultrasunete ca „aplicație de bază sau primară pentru ecografie de urgență”
13.2017: Amir și colab. sugerează că ultrasunetele pot fi folosite pentru a confirma locația CVC și pentru a exclude pneumotoraxul pentru a economisi timp și pentru a asigura acuratețea
Definiţia central venous access
1. CVC se referă în general la inserarea unui cateter în vena centrală prin vena jugulară internă, vena subclavie și vena femurală, de obicei vârful cateterului este situat în vena cavă superioară, vena cavă inferioară, joncțiunea cavo-atrială, atriul drept sau vena brahiocefalica, printre care si vena cava superioara.Se preferă joncțiunea venoasă sau cavitate-atrială
2. Cateterul venos central introdus periferic este PICC
3. Accesul venos central este utilizat în principal pentru:
a) Injectare concentrată de vasopresină, inozitol etc.
b) Catetere cu diametru mare pentru perfuzia de lichide de resuscitare și produse din sânge
c) Cateter cu diametru mare pentru terapia de substituție renală sau terapia cu plasmă
d) Managementul nutriției parenterale
e) Tratament pe termen lung cu antibiotice sau chimioterapie
f) Cateter de răcire
g) Teci sau catetere pentru alte linii, cum ar fi catetere de arteră pulmonară, fire de stimulare și proceduri endovasculare sau pentru proceduri de intervenție cardiacă etc.
Principii de bază ale plasării CVC ghidate cu ultrasunete
1. Ipotezele canulării CVC tradiționale bazate pe repere anatomice: anatomia vasculară așteptată și permeabilitatea venelor
2. Principii de ghidare cu ultrasunete
a) Variație anatomică: localizarea venei, markerii anatomici de suprafață corporală înșiși;ultrasunetele permite vizualizarea și evaluarea în timp real a vaselor și a anatomiei adiacente
b) Permeabilitate vasculară: Ecografia preoperatorie poate detecta tromboza și stenoza în timp (în special la pacienții critici cu incidență mare a trombozei venoase profunde)
c) Confirmarea poziționării venei introduse și a vârfului cateterului: observarea în timp real a intrării ghidajului în venă, venă brahiocefală, vena cavă inferioară, atriul drept sau vena cavă superioară
d) Complicații reduse: tromboză, tamponare cardiacă, puncție arterială, hemotorax, pneumotorax
Selectarea sondelor și a echipamentelor
1. Caracteristicile echipamentului: imaginea 2D este baza, Doppler-ul color și Doppler-ul pulsat pot face distincția între artere și vene, gestionarea dosarelor medicale ca parte a fișelor medicale ale pacientului, capacul/cuplarea sondei sterile asigură izolarea sterilă
2. Selectarea sondei:
a) Penetrare: Venele jugulare interne și femurale au de obicei 1-4 cm adâncime sub piele, iar vena subclavie are nevoie de 4-7 cm.
b) rezoluție adecvată și focalizare reglabilă
c) Sondă de dimensiuni mici: 2 ~ 4 cm lățime, ușor de observat axele lungi și scurte ale vaselor de sânge, ușor de plasat sonda și acul
d) în general se utilizează o matrice liniară mică de 7~12MHz;mic convex sub claviculă, sondă pentru băț de hochei pentru copii
Metoda pe axa scurtă și metoda pe axa lungă
Relația dintre sondă și ac determină dacă este în plan sau în afara planului
1. Vârful acului nu poate fi văzut în timpul operației, iar poziția vârfului acului trebuie determinată prin balansarea dinamică a sondei;avantaje: curbă scurtă de învățare, o mai bună observare a țesutului perivascular și plasarea ușoară a sondei pentru persoanele grase și gâturile scurte;
2. Corpul complet al acului și vârful acului pot fi văzute în timpul operației;este o provocare pentru a menține vasele de sânge și acele în planul imaginii cu ultrasunete în orice moment
statica si dinamica
1. Metoda statica, ultrasunetele este folosita doar pentru evaluarea preoperatorie si selectarea punctelor de introducere a acului
2. Metodă dinamică: puncție ghidată cu ultrasunete în timp real
3. Metoda de marcare a suprafeței corporale < metoda statică < metoda dinamică
Puncție și cateterizare CVC ghidată cu ultrasunete
1. Pregătirea preoperatorie
a) Înregistrarea informațiilor despre pacienți pentru a ține evidența diagramei
b) Scanați locul de perforat pentru a confirma anatomia vasculară și permeabilitatea și determinați planul chirurgical
c) Reglați câștigul imaginii, adâncimea etc. pentru a obține cea mai bună stare a imaginii
d) Plasați echipamentul cu ultrasunete pentru a vă asigura că punctul de puncție, sonda, ecranul și linia vizuală sunt coliniare
2. Abilități intraoperatorii
a) Pe suprafața pielii se folosește soluție salină fiziologică în locul cuplatorului, pentru a preveni intrarea agentului de cuplare în corpul uman
b) Mâna nedominantă ține sonda ușor și se sprijină ușor de pacient pentru stabilizare
c) Țineți-vă ochii ațintiți pe ecranul cu ultrasunete și simțiți cu mâinile modificările de presiune trimise înapoi de ac (senzație de eșec)
d) Introducerea firului de ghidare: Autorul recomandă ca cel puțin 5 cm din firul de ghidare să fie plasați în vasul venos central (adică, firul de ghidare să fie la cel puțin 15 cm de locașul acului);Trebuie să introduceți 20 ~ 30 cm, dar firul de ghidare intră atât de adânc, încât este ușor să provocați aritmie
e) Confirmarea poziției firului de ghidare: Scanați de-a lungul axei scurte și apoi a axei lungi a vasului de sânge de la capătul distal și urmăriți poziția firului de ghidare.De exemplu, atunci când vena jugulară internă este perforată, este necesar să se confirme că firul de ghidare intră în vena brahiocefală.
f) Faceți o mică incizie cu un bisturiu înainte de dilatare, dilatatorul trece prin tot țesutul din fața vasului de sânge, dar evitați perforarea vasului de sânge
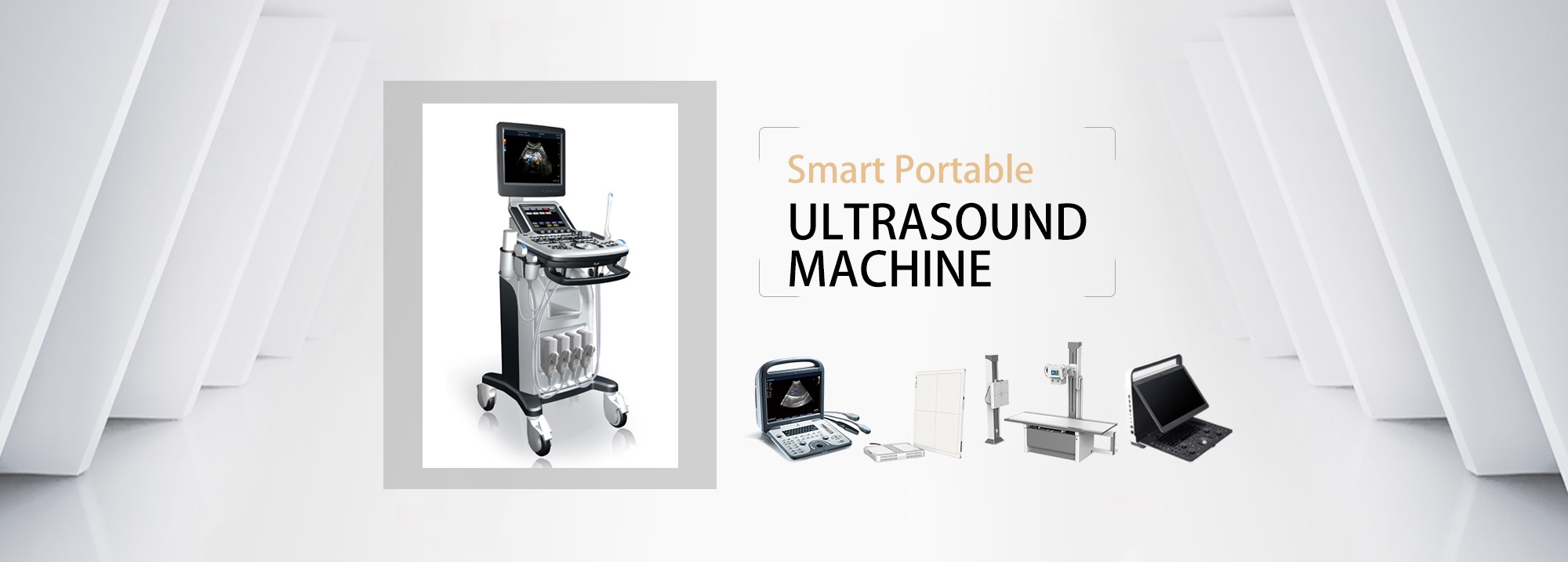
3. Capcană de canulare a venei jugulare interne
a) Relația dintre artera carotidă și vena jugulară internă: Din punct de vedere anatomic, vena jugulară internă este situată în general pe exteriorul arterei.În timpul scanării pe axa scurtă, deoarece gâtul este rotund, scanarea în diferite poziții formează unghiuri diferite și pot apărea suprapuneri de vene și artere.Fenomen.
b) Selectarea punctului de intrare a acului: diametrul tubului proximal este mare, dar este mai aproape de plămân, iar riscul de pneumotorax este mare;se recomandă scanarea pentru a confirma că vasul de sânge la punctul de intrare a acului este la 1 ~ 2 cm adâncime de piele
c) Scanați în prealabil întreaga venă jugulară internă, evaluați anatomia și permeabilitatea vasului de sânge, evitați trombul și stenoza la punctul de puncție și separați-o de artera carotidă
d) Evitați puncția arterei carotide: înainte de vasodilatație, punctul de puncție și poziția firului de ghidare trebuie să fie confirmate în vederile pe axa lungă și scurtă.Din motive de siguranță, imaginea pe axa lungă a firului de ghidare trebuie văzută în vena brahiocefalică.
e) Întoarcerea capului: Metoda tradițională de puncție de marcare recomandă întoarcerea capului pentru a evidenția marcarea mușchiului sternocleidomastoidian și expunerea și fixarea venei jugulare interne, dar rotirea capului cu 30 de grade poate determina suprapunerea venei jugulare interne și a arterei carotide. 54%, iar puncția ghidată cu ultrasunete nu este posibilă.Se recomanda sa se intoarca
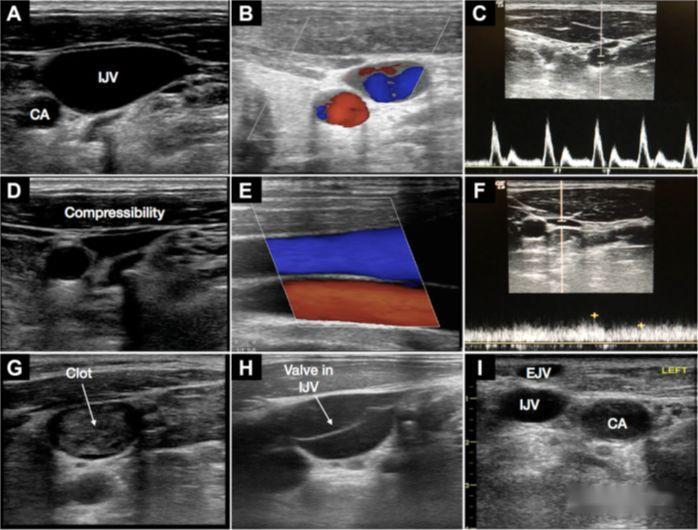
4.Cateterizarea venei subclaviei
a) De remarcat faptul că scanarea cu ultrasunete a venei subclaviei este oarecum dificilă
b) Avantaje: Poziția anatomică a venei este relativ sigură, ceea ce este convenabil pentru puncția în plan
c) Aptitudini: Sonda este plasată de-a lungul claviculei în fosa de sub ea, arătând vederea pe axa scurtă, iar sonda alunecă încet în jos în mijloc;tehnic, vena axilară este perforată aici;rotiți sonda cu 90 de grade pentru a afișa vederea pe axa lungă a vasului de sânge, sonda este ușor înclinată spre cap;după stabilizarea sondei, acul este perforat din centrul părții sondei și acul este introdus sub ghidajul cu ultrasunete în timp real
d) Recent, pentru ghidare a fost folosită o mică puncție microconvexă cu frecvență puțin mai mică, iar sonda este mai mică și poate vedea mai adânc
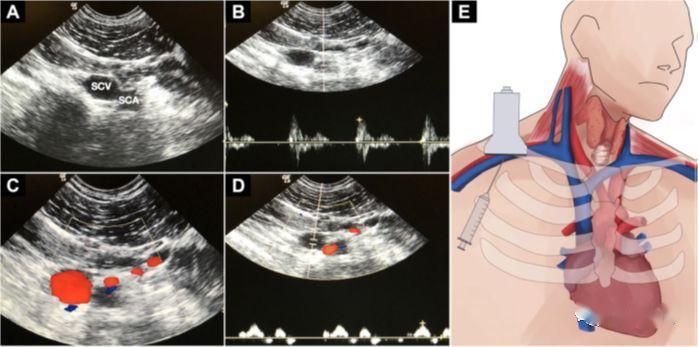
5. Cateterizarea venei femurale
a) Avantaje: Țineți departe de tractul respirator și echipamentele de monitorizare, fără risc de pneumotorax și hemotorax
b) Nu există prea multă literatură despre puncția ghidată cu ultrasunete.Unii oameni cred că este foarte fiabil să perforați suprafața corpului cu markeri evidente, dar ultrasunetele sunt ineficiente.Ghidarea cu ultrasunete este foarte potrivită pentru variația anatomică FV și stop cardiac.
c) Poziția picioarelor broaștei reduce suprapunerea vârfului FV cu FA, ridică capul și extinde picioarele spre exterior pentru a lărgi lumenul venos
d) Tehnica este aceeași ca și pentru puncția venei jugulare interne
Poziționarea firului de ghidare cu ultrasunete cardiace
1. Ecografia cardiacă TEE are cea mai precisă poziționare a vârfului, dar este dăunătoare și nu poate fi utilizată de rutină
2. Metoda de îmbunătățire a contrastului: utilizați microbulele din soluția salină normală agitată ca agent de contrast și intrați în atriul drept în 2 secunde după ejectarea fluxului laminar din vârful cateterului
3. Necesită experiență vastă în scanarea cu ultrasunete cardiace, dar poate fi verificată în timp real, atractiv
Ecografia pulmonară pentru a exclude pneumotoraxul
1. Puncția venoasă centrală ghidată cu ultrasunete nu numai că reduce incidența pneumotoraxului, dar are și sensibilitate și specificitate ridicate pentru detectarea pneumotoraxului (mai mare decât radiografia toracică)
2. Se recomandă integrarea acestuia în procesul de confirmare postoperatorie, care poate verifica rapid și precis la pat.Dacă este integrată cu secțiunea anterioară a ecografiei cardiace, este de așteptat să scurteze timpul de așteptare pentru utilizarea cateterului.
3. Ecografia pulmonară: (informații suplimentare externe, doar pentru referință)
Imagine pulmonară normală:
Linia A: linia hiperecogenă pleurală care alunecă odată cu respirația, urmată de mai multe linii paralele cu aceasta, echidistante și atenuate cu adâncimea, adică alunecarea plămânilor
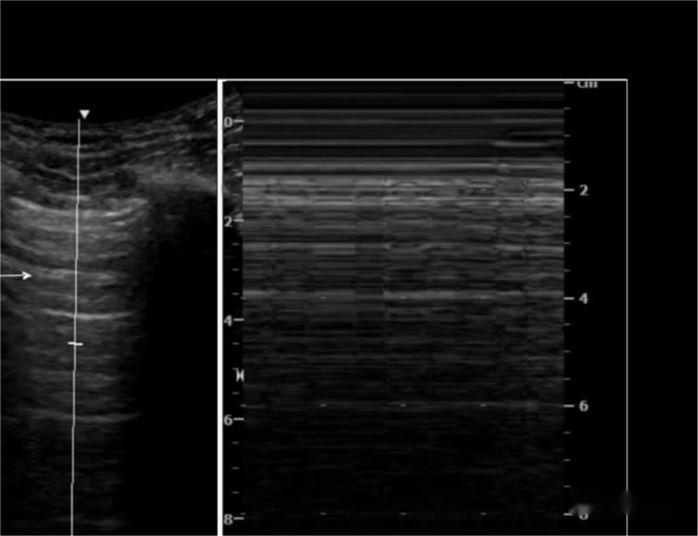
Ecografia M a arătat că linia hiperecogenă care se mișcă în direcția sondei cu respirație era ca marea, iar linia mucegaiului pectorală a fost ca nisipul, adică semnul plajei
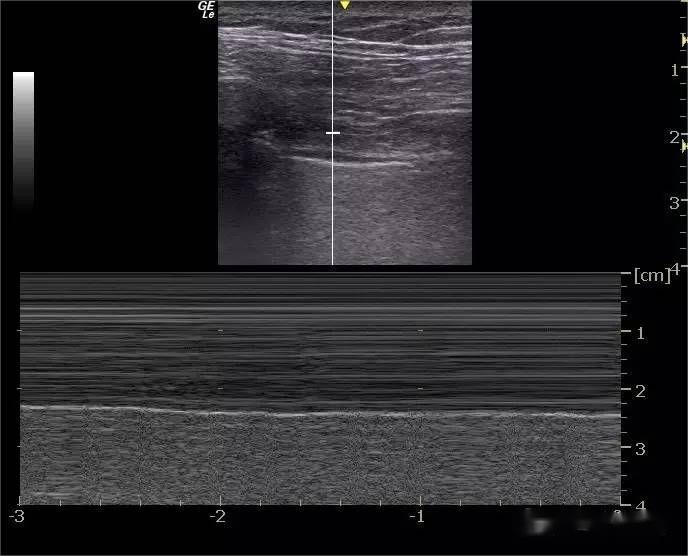
La unii oameni obișnuiți, ultimul spațiu intercostal de deasupra diafragmei poate detecta mai puțin de 3 imagini asemănătoare unui fascicul laser care provin de la linia mucegaiului pectoral, extinzându-se vertical în partea de jos a ecranului și alternativ cu respirația - linia B
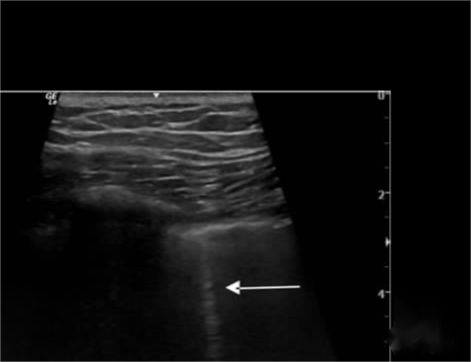
Imaginea pneumotoraxului:
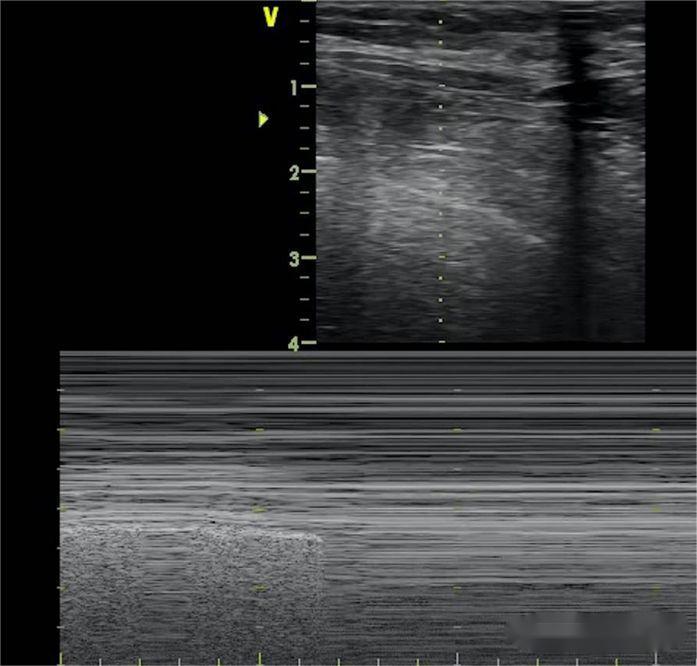
Linia B dispare, alunecarea plămânilor dispare, iar semnul plajei este înlocuit cu semnul codului de bare.În plus, semnul punctului pulmonar este folosit pentru a determina întinderea pneumotoraxului, iar punctul pulmonar apare acolo unde apar alternativ semnul plajei și codul de bare.
Antrenament CVC ghidat cu ultrasunete
1. Lipsa consensului privind standardele de formare și certificare
2. Percepția că tehnicile de inserție oarbă se pierd în învățarea tehnicilor cu ultrasunete există;cu toate acestea, pe măsură ce tehnicile cu ultrasunete devin mai răspândite, trebuie luată în considerare alegerea între siguranța pacientului și menținerea tehnicilor care pot fi mai puțin probabil să fie utilizate.
3. Evaluarea competenței clinice ar trebui punctată prin observarea practicii clinice, mai degrabă decât pe baza numărului de proceduri
în concluzie
Cheia pentru un CVC eficient și sigur ghidat cu ultrasunete este conștientizarea capcanelor și limitărilor acestei tehnici, pe lângă pregătirea adecvată.
Ora postării: 26-nov-2022